Sindromul embolice. tratamentul anticoagulant

Sindromul embolice - una dintre cele mai frecvente complicații ale implantarea unei valve artificiale.
Cel mai mare studiu prospectiv efectuat în 80-e ale secolului XX., A arătat că 10 ani sindromul embolice apare la 44% dintre pacienții cu un occluder sferic. Fiecare al zecelea embolism duce la moarte, mai mult de jumătate din embolie - o încălcare a circulației cerebrale. Studiul a analizat un grup de pacienți cu o valvă artificială nu recepționează anticoagulante. Tromboembolismului acest grup a apărut la 34% dintre pacienți în decurs de 1 an.
Orice IR mecanică generează un flux turbulent de sânge contribuie la distrugerea celulelor sanguine, stagnarea sângelui (model de disc rotativ), ceea ce duce în final la formarea cheagurilor de sânge. Acest lucru îmbunătățit în mod semnificativ la pacienții cu fibrilație atrială, disfuncție ventriculară stângă. Risc crescut de cheaguri de sânge și este bioproteză inerentă. Acesta este cel mai pronunțat imediat după implantare, scăderi ulterioare și atinge valorile minime pentru a 3 luni după intervenția chirurgicală. Pacienții cu IR mecanic reduce riscul de tromboză rămâne de viață ridicată.
Probabilitatea de tromboembolism depinde de tipul de valvă mecanică artificială. Astfel, pacienții cu sindrom de frecvență comparație embolice în grupuri care nu primesc anticoagulante au arătat că, atunci când sunt implantate tip valve Starr-Edwards (minge) Sindromul embolice apare la 30-34% dintre pacienți într-un an, iar tipul de supapă implantare St. Jude (mecanism cu două petale) - la 7% dintre pacienți. Ingestia anticoagulant reduce semnificativ incidența embolii. Tratamentul cu warfarina a redus numărul de emboli pe an la 2,5-4% pentru tipul IR Starr-Edwards (robinet cu bilă), tip IR Bjork-Shiley (mecanism rotativ de acționare) în poziția mitrală și până la 4% în poziția aortic - 2, 5%, IR tip St. Jude (două petale) în poziția mitrală - până la 2,5% în poziția aortic - 1%.
Numărul minim de emboli are loc numai atunci când nivelul țintă MHO la pacienții cu IR. Astfel, o simpla denumire a warfarinei, fără ajustarea dozelor ulterioare pentru a atinge un nivel țintă MHO nu permite pacientului să atingă un nivel optim de protecție. Pe de altă parte, atingerea nivelului terapeutic țintă MHO duce la o creștere a riscului de hemoragie.
O meta-analiză, inclusiv 46 de studii și 13.000 de pacienți care primesc warfarină, realizat în 1995, S.C. Cannegieter, a arătat că sângerarea masivă are loc cu o frecvență de 1,4 decese la 190 de pacienți care au primit warfarină într-o țintă de întreținere doză MHO, în decurs de 1 an. 44% la sfârșitul lui letale astfel sângerare (6 pacienți care primesc warfarină în 1000 pentru un an, în doze de sprijin MHO la 3,5). Marea majoritate a pacienților incluși în această meta-analiză a avut tip IR Starr-Edwards în poziția mitrală.
Înțelegerea acestor fapte, este imperativ pentru medic, pentru că el trebuie să lucreze într-un interval foarte îngust de valori ale MHO.
Excesul nivelului optim duce la creșterea probabilității de sângerare, incapacitatea de a atinge nivelul optim crește dramatic probabilitatea sindromului embolice.
La frecvența de embolism și tipul plus hemoragie și nivelul de IR MHO afectează vârsta pacientului. În aceeași meta-analiză a constatat că incidența complicațiilor hemoragice la pacienții sub 50 de ani și mai vechi de 70 de ani este de 2,5 decese la 100 de pacienți care au primit warfarină timp de un an în doze care garantează menținerea MHO dorit, și 5,6 cazuri, respectiv, de exemplu. e. în grupe de vârstă mai mari, riscul de sângerare este crescut de 2,3 ori. frecventa embolie depinde, de asemenea, de vârstă. frecvența lor în grupul de pacienți cu vârsta mai mică de 50 și mai vechi de 70 de ani au diferit de 10 ori.
Principala concluzie - este important nu numai nivelul optim de MHO, dar, de asemenea, necesitatea de a instrui pacientul este monitorizat zilnic MHO TVA și să depună eforturi pentru a menține doze stabile de primire anticoagulante. Min respectarea pacientului în cauză orală anticoagulante conduce la o creștere a numărului de complicații.
Un loc special în tratamentul pacienților cu IC Ia dezagregantilor. La mijlocul anilor 1990, A.G. Turpie comparat efectul de aspirina (100 mg) a fost adăugat la tratamentul cu warfarina placebo. In grupul tratat cu indicator compozit AAS deces embolie a fost de + 4,2% în grupul placebo - 11,7%, în timp ce frecvența de hemoragie a fost de 22% (placebo) și 35% în grupul cu aspirina, iar frecvența sângerări abundente este același. Rata combinata a scazut in primul rand la pacientii cu antecedente de embolie, sau care au un risc ridicat de ea. Echipa de cercetare a subliniat ca boala coronariana au avut 35% dintre pacienții incluși în acest studiu, precum și numărul de infarct miocardic mai puțin decât la pacienții tratați cu aspirină. Astfel, adăugarea de aspirină la o doză de 100 mg / zi la tratamentul cu warfarina reduce numărul de cazuri noi de embolie și infarct miocardic, în special la pacienții cu factori de risc pentru tromboembolism.
In plus fata de aspirina la pacientii cu IR studiat dipiridamolul și ticlopidina. Datele din aceste studii sunt extrem de controversate, dar studii recente predominante vedere că efectul acestor medicamente este comparabil cu aspirina, atunci cand este adaugat la un tratament cu warfarină. Este posibil ca aceste date preliminare vor fi confirmate în studii prospective mai mari, care vor găsi un înlocuitor pentru aspirina în intoleranța.
Analiza dezvoltarea sindromului embolice la pacienții cu IR biologică a arătat că transplantul heterografts îndeplinește mult mai frecvent decât în transplantul de homogrefe, in transplantul de care sindromul embolice este extrem de rară. Când heterografts transplantate cel mai mare risc de tromboembolism in primele 3 luni după intervenția chirurgicală. Acest lucru se datorează endocard traume, hipercoagulabilitatea in postoperator modele perioada de dezvoltare și pentru un număr de gradient de presiune ridicată pe robinet, care promovează un prejudiciu celulelor sanguine, și în primul rând trombocite. Cel mai mare risc de caracteristic embolie transplantului biologic al valvei mitrale artificial în poziție, ajungând la 7%. Pentru poziția aortică se caracterizează printr-o incidență mai mică a complicațiilor sale - aproximativ 3%. La 3 luni, frecvența totală de embolie la pacienții cu scăderi bioklapanami artificiale, ajungând la 2%. In primele 3 luni de la implantare heterografts warfarină necesară. nivelul țintă MHO trebuie să corespundă 2-3, optime - 2.5. Pentru pacienții cu antecedente de warfarină embolism prelungit până la 12 luni pentru cei care sufera de fibrilatie atriala durata de viata warfarină persistenta. Unii autori consideră că primesc aspirina doza medie in heterografts transplant in pozitia mitrala 3 luni warfarină obligatorie reduce semnificativ numărul de emboli pe termen lung.
Riscul de embolie este de obicei impartita in 3 grade: înaltă, medie și joasă.
Toți pacienții cu valve și bioproteze mecanice sunt expuse unui risc ridicat de embolism, care subliniază medicul responsabil pentru angajamentul și exact cinci de tratament anticoagulant.
- Pacienții cu proteze valvulare mecanice trebuie să ia anticoagulanți pentru viața în interiorul.
- Pacienții cu valve tip mecanic Star-Edwards, BJO-rk-Shiley, ak4, MK4 ar trebui să primească anticoagulante în interiorul în doze care să asigure realizarea și menținerea MHO la 3,0-4,5.
- Pacienții cu artificiale mecanice de tip «supape St. Jude Medical »,«Medtronic»,« Face «» Emiks «» Mix «» Karboniks «» MedEng-2 „în poziția mitrală ar trebui să primească anticoagulante în interiorul în doze care să asigure realizarea și menținerea MHO la 2,5 3.5.
- Pacienții cu artificiale mecanice de tip «supape St. Jude Medical »,«Medtronic»,« Face "" Emiks "" Mix "" Karboniks "" MedEng-2 „și fibrilație atrială trebuie să primească anticoagulante, garantând realizarea și menținerea MHO la nivelul de 2,5-3,5 indiferent de poziția supapei.
- Pacienții cu valve mecanice, precum si antecedente de embolie sistemică, se recomandă să se adauge la tratamentul aspirină, warfarină în doză de 80-100 mg / zi.
- Un pacient cu o bioproteză în poziție mitrală sau aortică trebuie să ajungă în interiorul antikoa1ulyanty doză de a garanta realizarea și menținerea MHO la 2,0-3,0 în primele 3 luni de la implantare supapei.
- Bioproteză cu pacientul, în orice poziție cu embolie sistemică în istoria ingestiei de anticoagulante se prelungește până la 12 luni.
- La un pacient cu o bioproteză în orice poziție și fibrilație atrială sau având intraatriale cheag ingestiei anticoagulare pe tot parcursul vieții. Nivelul țintă al MHO 2,0-3,0.
- Titrarea dozei de warfarină - o etapă complexă și importantă a tratamentului. Doza inițială - 2,5-5 mg. Înainte de numirea de warfarină este necesară pentru a determina nivelul inițial al MHO, valoarea care vă permit să selectați doza inițială. Timpul specifică medicamentul pacientului în prealabil, acesta trebuie să fie întotdeauna constantă, optimă -. 17-19 h pe a 2-a zi de dozare din nou determinată MHO, în funcție de valoarea sa de corectarea dozei de warfarină. De exemplu, în ziua 2 a primit 5 mg de warfarină MHO <1,5 — дозу следует сохранить- MHO 1,5-1,9 — дозу сократить до 2,5 мг- MHO 2,0-2,5 — дозу сократить до 1,0-2,5 мг- MHO >2,5 — препарат не назначать. Аналогично поступая на 3-й и последующие сутки, добиваются стабильной ежедневной дозы препарата. Больной обязан вести ежедневник и записывать в него ежедневные и еженедельные дозы. Если к концу 1-й недели доза не оттитрована, то проще ориентироваться на недельный уровень доз. Например, если на 8-й день титрации MHO <1,5 (целевой уровень MHO 2,5), то недельную дозу следует увеличить на 20%, равномерно распределив прибавку дозы по ежедневным дозам. Если MHO на 8-й день в пределах 1,5-1,9, то еженедельную дозу необходимо увеличить на 10%, распределив ее равными частями по ежедневным дозам. Если на 8-й день MHO 2,0-3,0, то доза оптимальна и не требует коррекции. При MHO на 8-й день 3,1-3,9 недельную дозу снижают на 10%, равномерно уменьшая ежедневную дозу. При MHO на 8-й день приема препарата 4,0-4,9 прекращают прием препарата на 1 день, а недельную дозу снижают на 10%, равномерно уменьшая суточную дозу. При MHO на 8-й день 5,0-6,0 — 2 сут (!) пропуск приема препарата с последующим сокращением недельной дозы на 15%.
- La un pacient cu o intervenție chirurgicală electivă IR și viitoare mecanic, în care o cantitate mică de sânge, probabil, terapia cu warfarină nu poate fi întreruptă. Dacă valoarea pierderii de sânge poate fi mare, warfarina anula 72 de ore înainte de operație (timpul de înjumătățire al intervalelor de warfarină la 18 la 36 de ore), iar pacientul este transferat la heparină. O atenție deosebită trebuie acordată situației atunci când tip IR Star-Edwards implantat în poziția mitrală, sau la un pacient fibrilatie atriala persistenta. În acest caz, tratamentul anticoagulant schimbare TION este plină cu un risc crescut de sindrom embolice. Înapoi la tratament cu warfarină în termen de cel mult 10 zile, nu creste riscul de sindrom embolice.
- Dacă un pacient cu IR apărut sindrom ischemic embolism cerebral, warfarina trebuie întrerupt timp de 5-7 zile, din cauza riscului de impregnare hemoragica a leziunii ischemice a țesutului cerebral. Acest lucru este valabil și pentru volum mare de leziuni ischemice. Pentru leziuni mici și absența semnelor de tratament de impregnare scaneaza hemoragica warfarina poate fi continuată. Acest lucru este valabil numai sub presiune controlată (!). In accident vascular cerebral hemoragic la pacienți cu terapia cu warfarină IR este oprit timp de 2 săptămâni, urmată de decizie individuală a întrebării dacă și când a fost reluată.
- Un pacient cu tratament IR și infecțios warfarină endocardita trebuie întreruptă și transferul la tratamentul cu heparină. În această situație, este extrem de dificil de a lua o decizie: pe de o parte, endocardită risc IR crește embolii până la 50%, pe de altă parte, tratamentul cu anticoagulante de 14% a riscului de complicații hemoragice a crescut. În această situație, trecerea la heparină, cu greutate moleculară scăzută în special, cea mai puțin periculoasă. Acest tratament, dacă este necesar, puteți opri imediat fără a salva efectul anticoagulant (pentru comparație, perioada de înjumătățire de 18-36 de ore, warfarină).
- Una dintre cele mai dificile probleme - pentru femeile gravide cu valvă mecanică. Warfarina traversează bariera placentară și teratogen, poate provoca moartea fătului sau avort în I trimestru de sarcină. pronunțat în special efectul negativ al medicamentului între 6 și săptămâna a 9-a sarcinii. Acest lucru necesită o educație a femeilor controlul asupra stării lor ca sarcină la 6 săptămâni, nu poate fi văzut. În trimestrul I al tratamentului cu warfarină ar trebui sa fie categoric respinge și pentru a muta femeia la tratamentul cu heparină sub controlul timpului de tromboplastină parțial activată. Riscul de sângerare la tratamentul cu heparină nu a depășit 2%, riscul de avort spontan este redus de la 34 la 6% la 9,5% din warfarină pe heparină. În trimestrul al II-lea și prima jumătate a warfarinei III trimestru este sigur. Cu toate acestea, cu 38-a săptămână de warfarină înlocuit din nou cu heparina, care a rămas până în ultimele zile înainte de naștere. In perioada postpartum, heparina si warfarina sunt sigure pentru un nou-născut, deoarece nu se încadrează în laptele matern.
 Primul ajutor pentru fibrilatie atriala
Primul ajutor pentru fibrilatie atriala Fda a aprobat un nou medicament pentru prevenirea tromboembolismului
Fda a aprobat un nou medicament pentru prevenirea tromboembolismului Chiaki - o alternativă sigură pentru pacienții care au nevoie pentru a înlocui o valvă de inimă
Chiaki - o alternativă sigură pentru pacienții care au nevoie pentru a înlocui o valvă de inimă Plămâni barotraumă în timpul decompresie. Patogeneza barotraumă pulmonare
Plămâni barotraumă în timpul decompresie. Patogeneza barotraumă pulmonare Fibrilația atrială și funcția renală
Fibrilația atrială și funcția renală Idarutsizumab aprobat pentru utilizare clinică în Statele Unite ale Americii
Idarutsizumab aprobat pentru utilizare clinică în Statele Unite ale Americii Accident vascular cerebral ischemic (infarct cerebral)
Accident vascular cerebral ischemic (infarct cerebral) Ocluzia principalele artere care duc la tulburări circulatorii acute sau cronice ale regiunii…
Ocluzia principalele artere care duc la tulburări circulatorii acute sau cronice ale regiunii… Instrumente care reduce coagularea sângelui vizate anterior în baza pentru prevenirea trombozei în…
Instrumente care reduce coagularea sângelui vizate anterior în baza pentru prevenirea trombozei în… Sănătate Enciclopedia, boli, medicamente, medic, farmacie, infecție, rezumate, sex, ginecologie,…
Sănătate Enciclopedia, boli, medicamente, medic, farmacie, infecție, rezumate, sex, ginecologie,… Algoritmul de control al ratei de terapie și a ritmului cardiac sau trepetaniipredserdy clipire
Algoritmul de control al ratei de terapie și a ritmului cardiac sau trepetaniipredserdy clipire Filtru pentru formarea cheagurilor de sange Watchman aprobat in SUA
Filtru pentru formarea cheagurilor de sange Watchman aprobat in SUA Tratamentul trombozei
Tratamentul trombozei Hemoliza valvă artificială
Hemoliza valvă artificială Endocardita infecțioasă a unei valve protetice
Endocardita infecțioasă a unei valve protetice Valve cardiace artificiale
Valve cardiace artificiale Complicațiile la pacientii cu valve cardiace artificiale
Complicațiile la pacientii cu valve cardiace artificiale Distrugerea valvei artificiale
Distrugerea valvei artificiale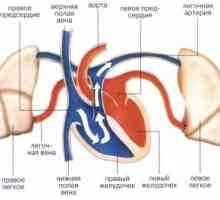 Emboliei sistemice: cauze, simptome, semne, tratament
Emboliei sistemice: cauze, simptome, semne, tratament Tromboza valvei prostetică
Tromboza valvei prostetică Warfarina și alte anticoagulante
Warfarina și alte anticoagulante
 Valve cardiace artificiale
Valve cardiace artificiale Warfarina și alte anticoagulante
Warfarina și alte anticoagulante Tratamentul trombozei
Tratamentul trombozei Ateroemboliya arterelor renale
Ateroemboliya arterelor renale Endocardita infecțioasă a unei valve protetice
Endocardita infecțioasă a unei valve protetice