Tratamentul ambulator al infarctului miocardic
Video: angiografia coronariana si stenting arterelor coronare
Pacientii evacuate dintr-un spital sau îngrijire medicală la domiciliu după infarct miocardic, sunt un grup divers de severitatea bolii, boli concomitente, toleranță de droguri, starea psihologică și situația socială. Trebuie remarcat faptul că primul an după IM la pacienții care este cel mai critic. Acest lucru se datorează în primul rând la mortalitate ridicată în primul an de viață a pacienților, care ajunge la 10% sau mai mult, ceea ce este semnificativ mai mare decât în anii care au urmat, precum și necesitatea de a se adapta pacienților la noile condiții de viață, activități profesionale, înțelegere în familie.Cel mai adesea pacientii mor subit de aritmii cardiace (tahicardie ventriculară, fibrilație ventriculară) și reinfarctizarii. Aproximativ 20% dintre pacienții care au suferit un atac de cord în timpul unui an vin la spital, din nou, din cauza fenomenelor de angină instabilă sau reinfarctizarea.
Dupa ce a suferit un atac de prognostic pacient de cord este determinată în principal de următorii factori:
• gradul de disfuncție ventriculară stângă, care reflectă dimensiunea miocardice;
• prezența și severitatea rezistenței la ischemie miocardică;
• disponibilitatea și stabilitatea aritmii cardiace. Caracteristici etapă policlinica de reabilitare:
• modificări semnificative ale pacienților, cărora le-a adaptat în timpul șederii într-un sanatoriu sau spital;
• niveluri în schimbare ale activității fizice: exercitarea adăugată, de călătorie în jurul orașului, un nou contact cu munca;
• Nu Ward de zi cu zi a personalului medical.
Toate acestea pot avea un impact negativ asupra stării de sănătate a pacientului.
Pentru a clarifica amploarea riscului complicațiilor tardive ale infarctului miocardic necesară capacitatea funcțională de stat studiu al sistemului cardiovascular în ansamblu, și ischemie miocardică. Acestea includ: efectuarea testului ECG de efort, ecocardiografie de stres, monitorizare ECG și a tensiunii arteriale. Studiul a recomandat fracția de ejecție a ventriculului pentru a studia gradul de încălcare a funcției de pompare a miocardului (ecocardiografie). Pentru evaluarea riscului aritmic - monitorizarea Holter ECG, studiul de variabilitate a riscului cardiac, depresie, intervalul Q-T, prezența potențialelor tardive.
Într-un stadiu policlinica de reabilitare ocupă un loc special de aspectul său fizic. Principalele obiective prelungite exerciții fizice: 1) reducerea funcției sistemului cardiovascular prin includerea aranjamentelor de compensare ale bolilor cardiace și extracardiace haraktepa- 2) toleranță crescută fizice nagruzkam- 3) progresia încetinirea protsessa- aterosclerotice 4) reducerea frecvenței cardiace sokrascheniy- 5) reducerea handicapului și revenirea la trudu- profesională 6) îmbunătățirea profilului mentală și calitatea vieții pacientului.
pregătire fizică regulată (PT), pentru a reduce mortalitatea cu 20-25%. În conformitate cu intensitatea de exercițiu ar trebui să aibă loc scăzut și moderat. O altă condiție este regularitatea lor ca activități neregulate pot duce la perturbarea posibilităților compensatorii ale sistemului cardiovascular. Utilizați următoarele moduri fizice: blând, mai blând-coaching si coaching.
Pentru a selecta o funcționare optimă a motorului este necesară determinarea fiecărui pacient la o anumită clasă funcțională pe recomandările cardiovasculare Society din Canada. Pentru acest test se realizează cu exerciții fizice pe o bicicleta ergometrica. K I FC va trata pacientii a caror exercitiu de toleranta este de 125 W sau mai mult, simptome de ICC net la FC II - PST 75-100 W, CHF sau nu mai mult de grad I-III FC - TFN 50W, CHF nici o măsură sau III și IV FC - TFN puțin 50 wați, sau nici un grad CHF i-III. În funcție de regimul de angină și exercițiile fizice selectate. Astfel, pacienții cu FC I prezintă regim treniriruyuschy, pacientii cu II-W FC - shchadjashche practicant și pacienții cu FC IV - modul care economisesc.
Există diferite metode de formare: 1) controlat (a avut loc într-un spital), și 2) necontrolată (a avut loc în casa unui plan individual).
Utilizați următoarele tipuri de exerciții fizice: mersul pe jos și de a exercita terapie. mersul pe jos dozați este punctul de vedere cel mai accesibil și ilustrat de formare. Este recomandat pentru toți pacienții. Gradul de încărcare este ajustată în funcție de faptul dacă anginei pacientului. Angina I FC mișcare tempo permis la 5-6 km / h, FC II - 4 km / h, FC III - 2,5-3 km / h, pacientii FC IV face mers tempo în nu mai mult de 2 km / h.
Pe locul al doilea cu privire la importanța activității fizice ia fizioterapie. Acest tip de activitate fizică se face cel mai bine într-un spital, în cazul în care grupuri de pacienți cu privire la aceeași vârstă formată și în legătură cu o angină specifică (de obicei, I și clasa II), pacienții III și IV NYHA angajate în programe individuale.
Pacienții cu FC I pot practica fizioterapie în modul de tren timp de 30-40 minute în fiecare zi, în același timp, în timp ce frecvența cardiacă maximă nu trebuie să depășească 130-140 pe minut. Atunci când durata de ocupare FC II până la 30 de minute, frecvența cardiacă maximă nu trebuie să depășească 120-130 min. Atunci când FC III permise clase de nu mai mult de 20 de minute, frecvența cardiacă nu trebuie să depășească 90-100 min.
Toate activitățile fizice sunt efectuate sub starea generală a pacientului de control al sănătății. sărbătorit Neaparat ca răspuns la sarcină (frecvența cardiacă și respirația, parametrii tensiunii arteriale, culoarea pielii și a membranelor mucoase, transpirație). Instructor fizioterapeut monitorizează pacienții înainte de începerea claselor, în timpul executării sarcinii la sfârșitul formării, medic monitorizează pacienții cel puțin o dată pe săptămână, la început, și apoi la fiecare 1-2 săptămâni de clase.
Atunci când auto-studiu de pacient însuși trebuie să controleze ritmul cardiac, și se notează în jurnalul său toate schimbările care au avut loc în timpul antrenamentului (dureri în piept, aritmie, starea generala de sanatate, si altele.), Și data viitoare când vizitați medicul evaluează toleranța la efort.
Criterii de mastering sarcini și trecerea la etapa următoare sunt de tip fiziologic de reacție, reducerea manifestărilor clinice ale bolii coronariene si imbunatatirea tolerantei la efort (incetinirea ritmului cardiac, stabilizarea tensiunii arteriale). Aceste tipuri de activități fizice sunt efectuate de pacienți pe tot parcursul șederii sale la foaia de spital, și anume înainte de descărcare la locul de muncă.
Contraindicatiile de formare de lungă:
• LV anevrism cu trombilor neorganizat și organizat;
• angina FC III-IV;
• aritmii severe (aritmii atriale constante, tulburări de conducere atrioventriculară I grad mai sus de extrasistole ventriculare ridicate Lown gradație);
• insuficiență circulatorie stadiul IIB (II FC sau mai mare);
• hipertensiune cu un număr stabil de mare DBP, adică peste 110 mm Hg. Articolul.;
• comorbidități, dificil de a efectua antrenament fizic (poliartrită cu disfuncție a articulațiilor, defecte și amputarea membrelor, si altele.).
Pentru prevenirea secundara a infarctului miocardic sunt principalele obiective: efectele asupra factorilor de risc cardiovascular, prevenirea complicațiilor tardive ale infarctului miocardic, moarte, angină instabilă, aritmii, și dezvoltarea insuficienței cardiace.
Principalii factori de risc pentru moartea subită:
• crize de sarcină parțială sau angină spontane repetate;
• sistolică disfuncție ventriculară stângă (fracția de ejecție mai mică de 40%);
• insuficiență ventriculară stângă (dispnee, oboseală, prezența raluri umede în plămâni, congestie semne radiologice);
• aritmie ventriculară - frecvente extrasistole, episoade de tahicardie ventriculară;
• moartea clinică în faza acută a infarctului miocardic;
• tahicardie sinusală în repaus;
• vârsta de peste 70 de ani;
• tendință la hipotensiune arterială;
• ischemie miocardică silențioasă (monitorizarea Holter ECG);
• diabet zaharat.
Pentru a preveni aceste complicații este necesară pentru a efectua următoarele activități:
1) corectarea factorilor de risc pentru progresia aterosclerozei;
2) Tratamentul activ al hipertensiunii arteriale și a diabetului zaharat;
3) terapia medicamentoasă infarct miocardic.
Nesterov Yu
Distribuiți pe rețelele sociale:
înrudit
 Îngrijire de urgență pentru contracții ventriculare premature (PSG)
Îngrijire de urgență pentru contracții ventriculare premature (PSG) Primul ajutor pentru atac de cord
Primul ajutor pentru atac de cord Primul ajutor pentru boala coronariana
Primul ajutor pentru boala coronariana Primul ajutor pentru parasystole ventriculare
Primul ajutor pentru parasystole ventriculare Nivelurile ridicate de „rau“ (LDL) este considerat a fi un indicator al…
Nivelurile ridicate de „rau“ (LDL) este considerat a fi un indicator al… Diabet insuficiență coronariană. infarct miocardic la diabetici
Diabet insuficiență coronariană. infarct miocardic la diabetici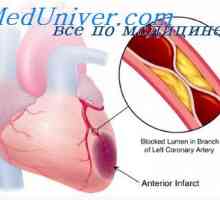 Fibrilație ventriculară după infarct miocardic. ruptură ventriculara peretelui miocardic în zona
Fibrilație ventriculară după infarct miocardic. ruptură ventriculara peretelui miocardic în zona Comitetul consultativ a recomandat aprobarea vorapaksar fda
Comitetul consultativ a recomandat aprobarea vorapaksar fda Examenul clinic al pacienților după infarct miocardic
Examenul clinic al pacienților după infarct miocardic Tratamentul ambulator al infarctului miocardic. Corectarea de progresie a factorilor de risc…
Tratamentul ambulator al infarctului miocardic. Corectarea de progresie a factorilor de risc… Corectarea condițiilor mentale după un atac de cord
Corectarea condițiilor mentale după un atac de cord Tratamentul anumitor grupuri de pacienți. Mai ales tratamentul infarctului miocardic la pacienții…
Tratamentul anumitor grupuri de pacienți. Mai ales tratamentul infarctului miocardic la pacienții… Îngrijire de urgență pentru miocardic acut distrofie la supratensiuni
Îngrijire de urgență pentru miocardic acut distrofie la supratensiuni Îngrijire de urgență pentru angina pectorala
Îngrijire de urgență pentru angina pectorala Resuscitare cardiopulmonară: prevenirea
Resuscitare cardiopulmonară: prevenirea Caracteristicile de moarte subita cardiaca
Caracteristicile de moarte subita cardiaca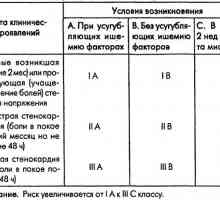 Angină instabilă. clasificare
Angină instabilă. clasificare Anevriama inima. infarct miocardic în 10-15% din cazuri complicate de dezvoltarea unui anevrism.…
Anevriama inima. infarct miocardic în 10-15% din cazuri complicate de dezvoltarea unui anevrism.… Sănătate Enciclopedia, boli, medicamente, medic, farmacie, infecție, rezumate, sex, ginecologie,…
Sănătate Enciclopedia, boli, medicamente, medic, farmacie, infecție, rezumate, sex, ginecologie,… Terapie
Terapie Terapie
Terapie
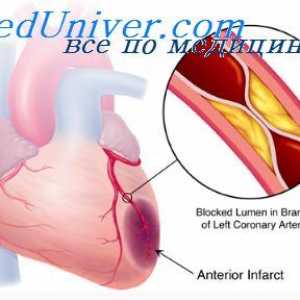 Fibrilație ventriculară după infarct miocardic. ruptură ventriculara peretelui miocardic în zona
Fibrilație ventriculară după infarct miocardic. ruptură ventriculara peretelui miocardic în zona De îngrijire medicală de infarct miocardic
De îngrijire medicală de infarct miocardic