Aritmiile și conducere a inimii: tratament, diagnostic, asistenta de urgenta, clasificarea

conținut
- Anatomie
- Fiziologie
- Electrofiziologie
- Ritm normal
- Fiziopatologie de aritmii și de conducere a inimii
- Simptome și semne de ritm și de conducere ale inimii
- Diagnosticul de aritmii și de conducere a inimii
- Video: diagnosticul de ritm cardiac
- Bradiaritmiei
- Tahiaritmii
- Tratamentul de aritmii și de conducere a inimii
- Antiaritmice
- Dispozitive și chirurgie
- Cardioversie-defibrilare
- Stimulatoare cardiace
- Terapia de resincronizare cardiacă
- Cardioverter implantabil-de fibrillyatory (icd)
- Ablație prin radiofrecvență
- Tratamentul chirurgical
Bolile asociate cu conducere defectuoasa si ritm, sunt cauzate de formarea incorectă și / sau efectuarea acestor impulsuri.
Orice încălcare a activității cardiace, inclusiv anomalii congenitale structurale (de exemplu, conducta suplimentară atrioventricular) sau tulburări funcționale (de exemplu, canalopatii ereditar) poate provoca aritmii.
anatomie
La intersecția dintre vena cavă superioară, iar atriul drept este un grup de celule care generează impulsuri electrice inițiale fiecare bătaie a inimii normale - nodul sinusal (SA). Impulsul electric al celulelor pacemaker extinde la celulele adiacente, ceea ce conduce la stimularea camerelor inimii într-o secvență ordonată. Impulsurile se propagă în interiorul atrium la compusul atrioventricular (AB) prin tracturi internodal exploatația a preferat myocytes atriale și specializate. timp de întârziere AV afectează frecvența cardiacă și este modulată de cronotrope, si catecolamine care circula in sange, pentru a maximiza performanța inimii în orice moment.
Electric izolat din inelul fibros ventricular atrial pretutindeni cu excepția zonei peredneperegorodochnoy. Există ventriculonector (nodul AV continuare), care face parte din septul interventricular, în cazul în care furcile traversele stânga și dreapta.
fiziologie
Pentru a intelege cauzele de aritmii trebuie să aibă o înțelegere a fiziologiei normale a inimii.
electrofiziologie
Trecerea ionilor prin membrana celulară este reglată prin canale ionice specifice care cauzează musculare ale depolarizarea ciclice și repolarizarea celulei, numit un potențial de acțiune. de lucru începe potențiale de acțiune miocitelor atunci când celula este depolarizată de diastolică - 90 mV până la 50 mV potențial transmembranar. Când acest prag potențiale deschise dependente de voltaj rapid Na-canale, determinând depolarizarea rapidă prin reducerea gradientul concentrației ionilor de Na. Fast Na-canale sunt inactivate și se oprește afluxul de Na, dar canalele ionice voltaj-dependente deschis, permițând Ca intra prin canalele lente de Ca (depolarizarea) și la concediu prin intermediul canalelor de K. (repolarizare). În primul rând, cele două procese sunt echilibrate și să sprijine potențialul transmembranar pozitiv, precum și prelungi faza de platou a potențialului de acțiune. În responsabil pentru perechea electro-reducere și miocitelor această fază Ca, face parte din celula. In cele din urma, Ca influxul și efluxul încetează K crește, cauzând repolarizarea celulară rapidă înapoi la 90 mV. În timpul depolarizare a materialului refractar celula la eveniment depolarizare ulterioare.
Exista 2 tipuri principale de celule cardiace:
- Celulele cu canale rapide
- Celulele cu canale lente
Celulele cu canale rapide (atrial de lucru și miocite ventriculare, miocite sistem Gis - Purkinje) au o densitate mare de canale rapide de Na și potențialul lor de acțiune se caracterizează printr-o mică sau nici o depolarizare diastolică spontană, rata inițială foarte rapidă de depolarizare și pierderea refractivity în coincidență cu repolarizare.
Celulele cu canale lente (SA și nodurile AV) au o densitate scăzută a canalelor rapide de Na și potențialul lor de acțiune sunt caracterizate printr-o depolarizare diastolică mai rapid spontană, o viteză inițială lentă a depolarizare și pierderea refractaritate după repolarizarii (și, prin urmare, au o perioadă mai lungă refractar și imposibilitatea de impulsuri repetitive la frecvențe înalte).
SA nod este pacemaker dominant automat în inimă normală. În cazul în care nodul SA produce celule impulsuri cu automatism ușor mai scăzută (de exemplu, nodul AV) își asumă rolul de stimulatoare cardiace automate. stimularea simpatică crește frecvența activității celulelor pacemaker și stimularea scade parasimpatici.
ritm normal
În repaus, frecvența ritmului sinusal la adulți este de obicei de la 60 la 100 bătăi / min. Ritmul cu o incidență mai mică de multe ori apare la persoanele tinere. Creșterea frecvenței ritmului are loc în timpul exercițiului, boala, sau emotii. In mod normal, o scădere a ritmului cardiac diurn marcată are loc înainte de trezirea de dimineață. Absolut regulat (rigid) ritmul sinusal anormal și apare la pacienții cu denervare vegetative (de exemplu, diabetici).
Activitatea electrica a inimii prezentat pe ECG, deși nodul SA depolarizare, AV-nod și Gisa - Purkinje nu implică suficient țesut să fie descoperite.
Fiziopatologie de aritmii și de conducere a inimii
Bradiaritmiile rezultă din reducerea propriilor funcții stimulator cardiac sau un bloc de conducere, în principal, în AV-nod sau sistem Gees - Purkinje. Cele mai multe tahiaritmii cauzat mecanismul rientri.
Rientri - o distribuție circulară în jurul celor două impulsuri moduri interdependente, cu o varietate de caracteristici și perioade refractare.
În anumite condiții, în general, cauzate de extrasistole atriale, rientri poate provoca circulația continuă a frontului de undă de activare, cauzând tahicardie. țesut Refractivity pentru a interfera cu formarea următoarea rientri stimulare. Cu toate acestea, este necesar să se formeze trei condiții rientri: scurtarea pânză refractar, alungirea căii (de exemplu, hipertrofia sau căi anormale) și efectuarea puls decelerare.
Simptome și semne de ritm și de conducere ale inimii
Ritmul și tulburări de conducere sunt capabile să ducă palpitații asimptomatice sau cauza inimii (senzație de bătăi de inimă pierdute sau bate un rapide și decisive), simptome hemodinamice sau stop cardiac. Poliurie poate să apară din eliberarea în fluxul sanguin al peptidei natriuretice atriale peste tahicardie supraventriculară prelungită.
Palparea pulsului și auscultatia inimii poate determina frecvența contracțiilor ventriculare, regularitate sau dezordine.
Diagnosticul de aritmii și de conducere a inimii
- ECG
Video: Diagnosticul de ritm cardiac
Istoricul și examenul fizic poate dezvălui aritmii, și sugerează posibile cauze, dar diagnosticul aritmie necesită un ECG 12-plumb. S-a obținut în cursul datele sondajului stabilit relația dintre simptome și ritm.
ECG fiind abordare sistematică permite intervale de măsurare și de a detecta perturbări subtile. Caracteristici cheie de diagnostic - este frecvența contracțiilor atriale, frecvența și regularitatea frecvenței ventriculare și relația dintre ele. activarea necorespunzătoare a atriale si ventriculare contracțiile sunt clasificate ca regulate sau neregulate neregulate neregulate (nu poate detecta un model). Regular scurtă pauză într-un ritm regulat (de exemplu, aritmia).
bradiaritmiei
Diagnosticul Bradiaritmiile ECG depinde de prezența sau absența undei P, undei R morfologie și relația dintre undele P si complexele QRS.
Bradiaritmie este comunicarea între unde R și complexele QRS poate presupune AV Rata de alunecare poate fi dissotsiatsiyu- butuc (complex QRS îngust) sau ventriculara (larg complex QRS).
bradiaritmie regulate cu raportul 1: 1 între undele P și complexe QRS indică absența AV-bloc. P undei QRS precedente indică bradicardie sinusală (în cazul undei P normal) sau bradicardie sinusal atrială (în cazul undei P sunt diferite de sinus). Undele P după complexele QRS indică sinusal cu un ritm nodal sau ventriculară cu activare atrială retrogradă. Ritm ventricular conduce la o gamă largă de ritm QRS alunecările nodale au tendința de a forma un QRS îngust.
Atunci când un ritm neregulat, undei R sunt mai numeroase decât în mod tipic ORS complexele. ritm neregulat, cu raport 1: 1 între undele P și complexe QRS, de obicei, indică aritmie sinusală cu accelerare treptată și decelerare a ritmului sinusal (dacă există un sinus undei P).
Întrerupe în cazul unui ritm regulat poate apărea datorită undei P blocate (extrasistole atriale apar de obicei după undei T sau T distorsioneze val morfologie), sinusal sau bloc AV grad 2.
tahiaritmii
Tahiaritmii sunt împărțite în 4 grupe: regulate, neregulate, și uzkokompleksnye shirokokompleksnye.
tahiaritmiile neregulate complexe ORS înguste. Tahiaritmii includ fibrilatie atriala, flutterul atrial, tahicardia atrială cu diferite grade de AV si tahicardie atriala multifocala. Diferentsirovka efectuate pe baza undelor atriale pe ECG-ul, care sunt cel mai bine variază în intervalele dintre complexele QRS. Cand ECG fibrilatie atriala pronunțată, frecvența neregulată continuă și morfologie și unda atrială rată ridicată (>300 bătăi / min). Discrete P-valuri care variază de la bătăi la bată și au cel puțin trei morfologii diferite indică tahicardie atrială multifocală. Regulate discrete val, uniformă, fără perioade de izoelectrice atriala indica flutter atrial.
tahiaritmiile neregulat, cu un complex QRS larg. Izolat, de obicei, 4 tipuri de tahiaritmii. Separarea se bazează pe vizualizarea undelor atriale pe ECG și prezența tahicardiei ventriculare polimorfe cu o frecvență cardiacă este foarte mare.
tahiaritmiile regulate cu un complex QRS îngust. Aceste tahiaritmii includ tahicardie sinusală, flutter atrial sau tahicardie atrială cu raportul dintre secvential AV și tahicardie supraventriculară paroxistică. probă vagal sau teste farmacologice ajută la diferențierea acestor tipuri de tahicardie. Atunci când se utilizează aceste tehnici tahicardie sinusală nu se oprește, dar încetini sau să dețină are loc bloc AV tranzitorie, care ajută la identificarea undelor sinusurilor. De asemenea, flutter și tahicardie atrială, de regulă, nu se opresc, dar este posibil de a vizualiza valuri flutter atrial sau P-valuri. În cazul unui bloc AV tahicardie supraventriculară paroxistică decupată.
tahiaritmiile regulate cu un complex QRS larg. Acestea includ regulat, uzkokompleksnye tahicardie cu bloc de ramură sau comportament al DPP și tahicardie ventriculară monomorfă. Testele vagale ajuta la diagnosticul diferențial între ele. Criterii ECG sunt adesea folosite pentru a distinge între VT și SVT cu defect de conducere intraventriculară. În cazul în care diagnosticul de tahicardie supraventriculară îndoială, trebuie asumată și tratată ca o tahicardie ventriculară, deoarece unele medicamente pentru tratamentul SVT poate agrava evoluția clinică a VT.
Tratamentul de aritmii și de conducere a inimii
- motive pentru tratament.
- medicamente antiaritmice, stimulare, implantat-un defibrilator cardioverter, ablatie cateter, sau electrosurgery.
nevoie Kolebletsya- de tratament ar trebui să fie ghidate de simptome și riscul de aritmie.
Tratamentul are ca scop cauzele bolii. Dacă este necesar, terapia antiaritmică, cardioverter-defibrilatoare, stimulatoare cardiace, sau combinații ale acestora. Pacienții cu aritmii semnificative hemodinamic ar trebui să fie restricționată de la conducere până la până când primesc un tratament cu un efect pozitiv.
antiaritmice
Cele mai multe medicamente antiaritmice sunt grupate în patru categorii principale pe baza acțiunilor lor electrofiziologice. Nu sunt incluse în această clasificare a digoxinei și adenozină. Digoxin scurtează atrial și perioada refractară ventriculară, extinderea conducerii AV și refractaritate. Adenozină încetinește sau blochează conducerea atrioventriculară și poate preveni tahiaritmii, care mecanism este sprijinit de funcționarea conexiunii AV.
Clasa I. blocante ale canalelor de sodiu blochează canalul de sodiu rapid prin încetinirea exploatației în zonele relevante ale miocardului. ECG-ul, acest efect poate fi reflectat de unda P extensie, complexe QRS, alungirea intervalului PR sau o combinație a acestora.
Medicamentele din Clasa I de separare se bazează pe canalele cinetice efectele 1mA. clasa IB are o cinetică rapidă, clasa 1C - cineticii lente, Clasa IA - intermediar. Cinetica de blocante ale canalelor de Na-determinate de frecvența contracțiilor cardiace, la care deystvie.Tak electrofiziologice manifestat ca o clasa de medicamente IB au o cinetică rapidă, ele își exercită efectul numai în cazul în care electrofiziologic ritmul cardiac rapid. Astfel, ECG înregistrat în timpul ritmului normal și ritmul cardiac normal, de obicei, prezinta nici un semn de încetinire în miocard. medicamente din clasa IB - antiaritmice nu foarte puternice și au un impact minim asupra miocardului atrial. Deoarece clasa 1C medicamente au o cinetică lentă, efectele lor electrofiziologice vizibile în orice ritm. Prin urmare, ECG pentru ritmul cardiac normal si ritm normal este de obicei vazut in decelerare a miocardului. Preparate din clasa 1C - cele mai puternice antiaritmice. medicamente din clasa IA blochează canalele de potasiu repolarizare, creșterea perioadelor refractare cardiomiocitele cu canale rapide. ECG-ul este înregistrat ca efect al alungirii intervalului VT chiar și la ritmul normal. Clasa IB și clasa 1C medicamente nu sunt blocarea canalelor de K..
Principalele indicații pentru utilizarea clasa IA și 1C - tratamentul tahicardie supraventriculară, ventriculară tahikardiy- - pentru toate medicamentele din Clasa I. Efectul secundar cel mai semnificativ este pro-aritmogen, iar aceste aritmii pot fi tratate mai rău. Primirea de clasa 1C de medicamente pot duce la fusiform clasei ZHT- IA și 1C - poate induce tahiaritmiile atriale și lent, ceea ce este suficient pentru predserdnozheludochkovogo de 1: 1 cu o creștere a răspunsului ventriculare. Toate medicamentele din clasa I pot exacerba tahicardii ventriculare și de a reduce contractilitatea ventriculelor. Aceste reacții adverse sunt mai frecvente la pacienții cu patologie structurală cardiacă-clasa I nu este recomandat pentru tratamentul acestor pacienți. Astfel, aceste antiaritmice sunt utilizate în mod obișnuit la pacienții care prezintă anomalii structurale ale inimii, sau la pacienții cu anomalii structurale care nu au nici o altă alternativă terapeutică.
Clasa II. Formulările de clasa II - este blocanti care acționează, de preferință, pe materialul textil cu conducție lentă (nodul sinusal compus atriventrikulyarnoe), în cazul în care acestea reduc automatismul, conducția lentă și creșterea refractaritate. Astfel, ritmul cardiac încetinește, creșterea intervalului PR, conexiune AV reduce desfășurarea activității atriale rapide. Clasa II utilizat în mod avantajos pentru tratarea SVT, incluzând tahicardie sinusală, tahicardie reciprocă atrioventricular, flutter atrial. Aceste medicamente sunt, de asemenea, utilizate pentru tratamentul tahicardiilor ventriculare ventriculare prag de creștere a fibrilație și reduce efectul proaritmic adrenoceptorii -stimulyatsii. Beta-blocantele sunt contraindicate la pacienții cu astm.
Clasa III. clasa a III Formulările, în primul rând blocante ale canalelor de K. Astfel, capacitatea de fibre musculare in inima transmite impulsuri la frecvențe înalte se deteriorează, dar rata de nu sa schimbat în mod semnificativ. Prin urmare, lungește potențialul de acțiune, automatismul scade. Un efect avantajos al ECG este în intervalul de extensie OT. Aceste medicamente sunt folosite pentru a trata VT și SVT. medicamente din clasa III au acțiune proaritmogennoe.
clasa IV. Formulările clasa IV - este un blocante de Ca-canal nu sunt dihidropiridina care inhibă potențialul de acțiune Ca-dependentă la canalele lente și, prin urmare, reduce automatism viteza lentă a refractaritatea electrice și de a crește. ritmul cardiac incetineste, lungirea intervalului PR, și conexiune AV cu o incidență mai mică a ritmului atrial desfășoară ventricule. Aceste medicamente sunt utilizate pentru tratamentul SVT, cu toate că există o formă de tahicardie ventriculară (levozhe-ludochkovaya tip tahicardie Belgazzen), care este sensibil la verapamil.
Dispozitive și chirurgie
Cardioversie-defibrilare
Terapia puls electric este o modalitate foarte eficientă de ameliorare a tahiaritmii cu mecanism rientri. Când tahiaritmiile cu excepția VF, expunerea la curentul electric direct să fie sincronizate cu (cardioversie sincronizată)-QRS complex. Expunerea directă curent electric, fără sincronizare cu complexe QRS este un defibrilare.
Nivelul de energie cel mai adecvat depinde de tipul de tahiaritmii. crește eficiența cardioversiune folosind curenți de două faze la care polaritatea actuală este modificată în conformitate cu faza undelor de șoc. Complicațiile sunt de obicei ușoare și includ aritmii atriale și ventriculare și dureri musculare. Mai puțin frecvente, dar mai probabil la pacienții cu o scădere marcată în contractilitatea a ventriculului stâng, sau, în cazul unor șocuri multiple cardioversiune contribuie la deteriorarea cardiomiocite și disociere electromecanică.
Sincronizat cardioversie-defibrilarea poate fi efectuată în mod direct în timpul toracotomie sau când utilizați intracardiacă defibrilare electrod, rezultând cheltuieli energetice necesare mai mici.
stimulatoare cardiace
Stimulatoare cardiace detecta evenimente electrice, și generează, atunci când este necesar, impulsuri electrice pentru a stimula miocardului. Când implantarea unui electrod permanent de stimulare pentru inima transvenoasă este utilizat pentru a accesa sau toracotomie pentru electrozi de stimulare temporară poate fi atașat la peretele toracic anterior.
Indicații pentru implantarea unui stimulator cardiac sunt numeroase, dar de obicei includ bradicardie simptomatică sau AV blocadă grad înalt. Unii tahiaritmiile pot fi oprite quickens stimulare cand secventa scurta de stimuli sunt aplicate la o frecvență mai mare decât frecvența de tahicardie. Cu toate acestea, în cazul în care tahiaritmiile ventriculare este de preferat să se utilizeze dispozitive care pot implementa și pacing și defibrilare.
Tipuri de stimulatoare cardiace sunt desemnate 3-5 litere. Scrisoarea în prima poziție reprezintă o cameră stimulata, scrisoarea în a doua poziție reprezintă o cameră detectabilă. Următoarea literă se referă la modul de răspuns al aparatului la semnalul detectat electric (I - inhibiție sau off, T - sau includ declanșare sincron cu semnalul, D -Dublu (T + 1), 0 - nici o unitate de răspuns la semnalele inimii proprii). A patra literă (R) indică capacitatea de a crește răspunsul frecvenței cardiace pentru a exercita (adaptare de frecvență). Pentru aceste denumiri se pot obține o idee despre ce camere ale inimii sunt stimulate. De exemplu, WIR-stimulator cardiac stimulează numai ventricul (V), detectează numai evenimentele în ventriculul (V), este inhibată în timpul recunoașterii evenimentelor electrice proprii (I) și pot crește ritmul cardiac în timpul exercițiului (R).
Wi- și DDD-stimulator cardiac implantat mai des decât alte dispozitive, se poate îmbunătăți în mod semnificativ rata de supraviețuire.
Avantajele design-stimulatoare cardiace moderne sunt de eficiență a bateriei, de acoperire cu corticosteroizi special pe electrozi, care să permită reducerea pragurilor de stimulare, care crește în mod semnificativ durata de viață a serviciului stimulator cardiac. Funcția de comutare (modul de comutare) comută automat modul de stimulare, ca răspuns la evenimentul detectat.
Cu toate acestea, cazurile de kardiostilyatorov disfuncționalitate ca sensibilitate excesivă sau insuficientă evenimente proprii electrice, lipsa de stimulare sau de captare a atriilor și / sau ventricule. Separat tahicardie pacemaker izolat este cea mai frecventă complicație a două camere de stimulare cardiacă. Când tahicardie pacemaker normal operabil percepe pacemaker bicamerale sau eveniment ventriculare premature este stimulata de complex, care se desfășoară prin joncțiunea AV sau retrogradnoprovodyaschy cale accesorie a atriului și întârzierea AV prin anterograd efectuate in ventricule.
Complicatii suplimentare sunt stimulatoare cardiace care funcționează în mod normal, cruce de detecție (cross-talk) și sindromul de pacemaker. Cross-talk este posibilă în cazul în care canalul ventricular detectează un eveniment atriale stimulată și inhibă stimularea ventriculară. Manifestările clinice ale sindromului de pacemaker includ slăbiciune, confuzie, dificultăți de respirație, pulsatia venelor jugulare.
De mediu provin din surse de interferență electromagnetică, cum ar fi electrocauter chirurgicale si RMN, cu toate că RMN-ul poate fi în condiții de siguranță cu condiția ca pacemaker este în afara câmpului electromagnetic. Telefoanele mobile și dispozitive electronice au potențialul de a afecta funcționarea stimulatorului cardiac, dar nu le păstrați pe partea din apropierea patului de implantare stimulator cardiac. Utilizarea telefoanelor mobile este posibilă fără restricții. Trecând prin metalul staționar nu cauzează funcționarea defectuoasă a pacemaker-ului, cu condiția ca pacienții să nu rămână în ele.
Terapia de resincronizare cardiacă
pacientii secventa ordonata Participarea interfereaza cu contracțiile normale ale camerelor inimii. Ei încep să scadă asincronă. Dyssynchrony poate fi prezentă între contracțiile atrii și ventricule (dyssynchrony atrioventricular) între ventriculii stâng și drept (dyssynchrony interventricular) precum și între diferitele segmente ale ventriculului stâng (dyssynchrony intraventricular).
Pacienții care prezintă un risc de dyssynchrony:
- Ischemica si nonischemica cardiomiopatie dilatativă.
- Elongație QRS (interval>130 ms).
- End-diastolică dimensiunea ventriculului stâng > 55 mm.
- fracția de ejecție a ventriculului stâng <35% на синусовом ритме.
Terapia de resincronizare cardiacă (CRT) efectuează resincronizare ritmul cardiac prin intermediul sistemelor de stimulare. Astfel de sisteme includ în mod tipic electrod pravopredserdny, electrod ventriculului drept și electrodul ventriculului stâng. Electrozii pot fi implantate transvenos sau chirurgical, și prin toracotomie.
Cardioverter implantabil-de fibrillyatory (ICD)
ICDs moderne oferă, de asemenea, de stimulare pentru a trata bradiaritmie și antitahikarditicheskuyu de stimulare pentru ameliorarea sensibilă la atriale si ventriculare ei tahicardii și Electrograme magazin intracardiace. ICDs sunt implantate subcutanat sau subpektoralno și administrare efectuate electrozi transvenoase în ventriculul drept, la o singură cameră și ICD în atriul drept și ventriculul drept în timpul implantarea ICDs bicamerale.
ICDs sunt preferate terapie pentru pacientii cu VF paroxistică nu sunt rezultatul stărilor reversibile.
Deoarece ICDs recomandate pentru tratamentul, mai degrabă decât prevenirea TV și FV, la pacienții predispuși la aceste aritmii pot necesita medicamente antiaritmice pentru a reduce numărul de episoade de aritmie și la șocuri nevoie. Această abordare va permite de a prelungi durata de viață a defibrilator cardioverter.
ICD-baterie medie se calculează pe 5 ani de funcționare. Există situații când defibrilatorul ritmul judecă greșit inimii, cauzând stimularea nemotirovannuyu antitahikarditicheskuyu și șocuri nemotivați în ritm sinusal sau stimulare tulburări non-fiziologice (de exemplu, în caz de defectare a electrozilor). stimularea nemotivați și șocuri pot apărea datorită migrației dislocare apparata- electrozi și pierdere senzorială și spori pragurile de stimulare datorită formării fibrozei la locul șocurilor anterioare și ICDs pentru descărcarea bateriei.
Pacienții care susțin că descărcarea de gestiune ICD, dar fără simptome asociate de sincopă, dificultăți de respirație, dureri în piept sau plângerile persistente cu privire la episoade de palpitații, ar trebui să fie examinate în clinică, acolo unde este posibil programarea ICDs și / sau electrophysiologist în timpul săptămânii. ICDs poate fi interogat electronic pentru a clarifica cauzele epuizarea bateriei ICD. În cazul în care astfel de simptome asociate observate la pacient, sau în cazul unor șocuri multiple spitalizare necesare pentru a găsi cauzele care pot fi tratate (de exemplu, ischemie miocardică, dezechilibru electrolitic) sau provoacă defecțiuni ale dispozitivului.
ablație prin radiofrecvență
Când tahiaritmiile care apar din cauza căi suplimentare sau focare ectopice de automatism, substratul poate fi îndepărtat prin ablație cu ajutorul unui care este aplicat ablatie cateter electrod de energie electrică și de frecvență înaltă (300-750 MHz) de joasă tensiune. energie RF încălzește țesutul și necrotizante <1 см в диаметре и на глубину до 1 см. До приложения энергии, зона или зоны аблации должны быть картированы во время электрофизиологического исследования.
Ablation Eficiență 90% pentru tahicardiilor supraventriculare reciproce, tahicardii atriale și flutter atrial focal, tahicardie ventriculară idiopatică focală (sau tahicardii ventriculare fasciculare septale la stânga). Deoarece AF apare adesea și se menține zone aritmogene în venele pulmonare, această sursă poate fi ablație circumferențială izolat electric al orificiilor venelor pulmonare.
Ablatie radiofrecventa mortalitate bezopasna- <1/2 000. Осложнения включают повреждение клапанов сердца, стеноз или окклюзия легочных вен (при лечении ФП), инсульт или другие эмболические осложнения, перфорация сердца, тампонада (1%) и непреднамеренная абляция АВ-соединения.
tratamentul chirurgical
îndepărtarea chirurgicală a substratului tahikaritmii ce în ce mai rar în timpul nostru, datorită dezvoltării de metode mai puțin invazive de ablație RF. Cu toate acestea, este încă prezentat la aritmii refractare la ablatie RF, sau atunci când există indicații în tratamentul chirurgical combinat AF la pacientii care au nevoie de proteze valvulare cardiace sau din plastic, sau la pacienții cu tahicardie ventriculară care necesită revascularizare sau rezectia anevrismului ventricular stâng.
 Canal atrioventricular În general la făt. Diagnosticul de canal atrioventricular totală
Canal atrioventricular În general la făt. Diagnosticul de canal atrioventricular totală Bloc atrioventricular la fat. Diagnosticul de bloc atrioventricular fetale
Bloc atrioventricular la fat. Diagnosticul de bloc atrioventricular fetale Primul ajutor pentru tulburări de ritm cardiac: sistem normal de conducere cardiacă
Primul ajutor pentru tulburări de ritm cardiac: sistem normal de conducere cardiacă Aritmie cardiacă ce să caute
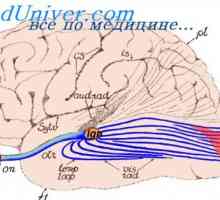
Aritmie cardiacă ce să caute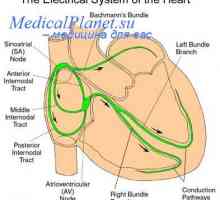 Distribuția contracție cardiace. pacemaker
Distribuția contracție cardiace. pacemaker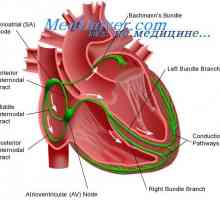 Sistem de conducere cardiacă. nod sinusal
Sistem de conducere cardiacă. nod sinusal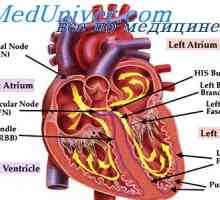 Fiziologia nodului atrioventricular. A avut loc în fibre Purkinje
Fiziologia nodului atrioventricular. A avut loc în fibre Purkinje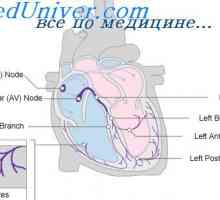 Influența nervului vag asupra inimii. Simpatic reglementarea a inimii
Influența nervului vag asupra inimii. Simpatic reglementarea a inimii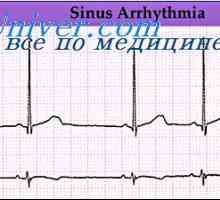 Aritmii cardiace. Violarea ritmului nodului sinusal
Aritmii cardiace. Violarea ritmului nodului sinusal Bloc sinoatrial. Bloc atrioventricular (A-B bloc)
Bloc sinoatrial. Bloc atrioventricular (A-B bloc) Tahicardie paroxistică. Atrial și ventricular formă de tahicardie paroxistică
Tahicardie paroxistică. Atrial și ventricular formă de tahicardie paroxistică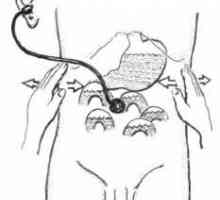 Anatomia și fiziologia sistemului de conducere cardiac
Anatomia și fiziologia sistemului de conducere cardiac Clasificarea tahicardiilor
Clasificarea tahicardiilor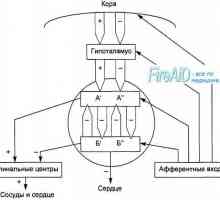 Contractilitatea. Contractilitatea inimii. contractilității miocardice. Automatism infarct.…
Contractilitatea. Contractilitatea inimii. contractilității miocardice. Automatism infarct.… Mecanisme colinergici de reglementare a inimii. Efectul acetilcolinei asupra inimii.
Mecanisme colinergici de reglementare a inimii. Efectul acetilcolinei asupra inimii. După cum sa arătat mai sus, cavitatea inimii este împărțit în patru camere: atriul drept, atriu…
După cum sa arătat mai sus, cavitatea inimii este împărțit în patru camere: atriul drept, atriu… Cartea „farmacologie clinică și farmacoterapie,“ capul celor 11 medicamente…
Cartea „farmacologie clinică și farmacoterapie,“ capul celor 11 medicamente…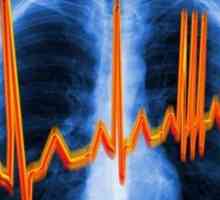 Aritmie cardiaca: tratament, simptome, cauze, simptome, tipuri
Aritmie cardiaca: tratament, simptome, cauze, simptome, tipuri Aritmii cardiace, de tratament, cauze, simptome, semne
Aritmii cardiace, de tratament, cauze, simptome, semne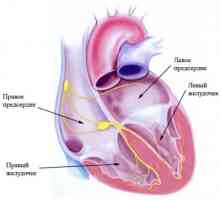 Sistem de conducere cardiacă
Sistem de conducere cardiacă Palpitații ale inimii și ritmul cardiac
Palpitații ale inimii și ritmul cardiac
 Aritmii cardiace, de tratament, cauze, simptome, semne
Aritmii cardiace, de tratament, cauze, simptome, semne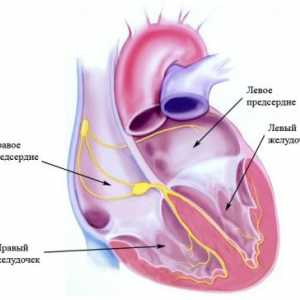 Sistem de conducere cardiacă
Sistem de conducere cardiacă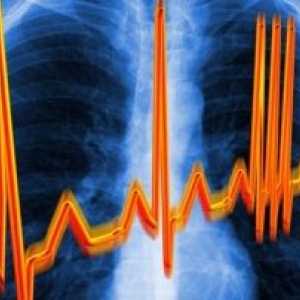 Aritmie cardiaca: tratament, simptome, cauze, simptome, tipuri
Aritmie cardiaca: tratament, simptome, cauze, simptome, tipuri Anatomia și fiziologia sistemului de conducere cardiac
Anatomia și fiziologia sistemului de conducere cardiac Tahicardie paroxistică. Atrial și ventricular formă de tahicardie paroxistică
Tahicardie paroxistică. Atrial și ventricular formă de tahicardie paroxistică Palpitații ale inimii și ritmul cardiac
Palpitații ale inimii și ritmul cardiac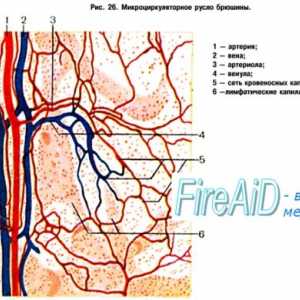 Mecanisme colinergici de reglementare a inimii. Efectul acetilcolinei asupra inimii.
Mecanisme colinergici de reglementare a inimii. Efectul acetilcolinei asupra inimii.