Hipocalcemiei, simptome, tratament, cauze

conținut
Definiție: concentrația de calciu < 1,8 ммоль/л.
calciu ionizat (Ca2+) < 1,0 ммоль/л (4 мг/дл). у Основные положения:
Conținutul total de calciu (Ca) în corpul unui copil nou-născut este în mod normal, 1,8-2,65 mmol / l. Acesta este format din suma celor trei fracții:
- calciu ionizat (Ca2+): Forma biologic activă numai de aproximativ 50%.
- Calciul este legat de proteinele din sânge (în principal de albumină), aproximativ 40%.
- complecși de calciu cu anioni (de ex. fosfat, citrat, sulfat), aproximativ 10%.
metabolismul calciului în perioada pre- și post-natală are unele caracteristici care detaliile nu sunt încă pe deplin înțelese:
- Utero transport activ de calciu de la mamă la făt care duce la hipercalcemie ușoară și, în consecință, supresia sintezei hormonului paratiroidian (PTH) și creșterea concentrației calcitonină.
- In perioada postnatala, timp de 1-2 zile după tăierea cordonului, concentrația de calciu ajunge la un nivel minim. Aceasta activeaza activitatea glandelor paratiroide, ceea ce duce la concentratii crescute de hormon paratiroidian, ceea ce conduce la normalizarea nivelurilor de calciu într-o săptămână.
- Legarea fosfatului de calciu și determină apariția hipocalcemiei o concentrație crescută a acestuia din urmă la nou-născuți, în comparație cu copiii mai mari, deoarece mai puțin rata de filtrare glomerulară.
hipocalcemia neonatală se gaseste in 3-5% din totalul nou-nascuti.
Clasificarea hipocalcemiei
Niveluri normale de calciu seric sprijinite prin acțiunea comună a PTH și 25 (OH) 2D, care sunt principalii factori de protecție împotriva hipocalcemie. Prin urmare, hipocalcemia poate fi văzută ca o violare a răspunsurilor adaptive. Astfel, hipocalcemia cronică poate fi asociată cu absența secreției de PTH, sensibilitatea alterată a glandelor paratiroide la boli de deficienta de calciu D sau rezistenta la aceasta vitamina. hipocalcemie acuta de multe ori se dezvoltă în situații în care schimbările în metabolismul mineral depășesc capacitățile de reacții de adaptare. Un exemplu este rabdomioliză, în care extracelulare overflow fluid fosfat care iese din mușchii scheletici deteriorate.
Semne si simptome de hipocalcemie
- iritabilitate,
- tremor,
- convulsii,
- hemoragie gastro-intestinală,
- apnee,
- vărsături recurente,
- tahicardie,
- tahipnee,
- laringospasm,
- tetanie (rare).
Atenție: Nu există nici o corelație, în special sugari prematuri, între severitatea manifestărilor clinice și a nivelului de calciu în sânge, adică hipocalcemie severă poate fi complet asimptomatice!
Cele mai multe dintre simptome și semne asociate cu creșterea excitabilității hipocalcemie neuromuscular (tetanie, parestezii, crampe, psychosyndrome organice) sau depunerea de calciu în țesutul moale (cataractă, bazal ganglionul calcifiere).
simptome neuromusculare
Principalele semne clinice de hipocalcemie severă este tetania - tonic involuntar contracția musculară. Tetania preced adesea paresteziile evidente ale degetelor si in jurul gurii, dar manifestarea ei clasic este spasm karpopedalny. Acesta începe cu aducerea degetul mare și apoi îndoire a articulației metacarpofalangiene, extinderea articulațiilor interfalangiene și flexie a mâinii ( „mână mamoș“). contracții musculare involuntare sunt dureroase. Deși aceasta afectează de obicei de o parte, procesul poate fi extins la alte grupe musculare, inclusiv mușchii laringelui, ceea ce reprezintă o amenințare pentru viață. EMG înregistrate potențiale de acțiune dublu de neuroni cu motor. Tetania dezvoltă nu numai cu hipocalcemie, dar, de asemenea, pentru hipomagneziemie și alcaloză metabolică. Cea mai frecventă cauză a alcaloza respiratorie ei este cauzată de hiperventilație.
excitabilitatea neuromusculară mai mici (de exemplu, atunci când nivelul de calciu seric de 7-9 mg%) caracterizat tetanie latentă, care prezintă simptome pozitive și Chvostek Tissaurd. simptom Chvostek apare când este atinsă la punctul de ieșire a nervului facial (aproximativ 2 cm anterior la cheekbone imediat sub lobul urechii margine) și manifestă contracția mușchilor faciali (din gura spasmele unghi la contracții ale mușchilor de-a lungul feței jumătate). Specificitatea acestui simptom nevelika- este observat la aproximativ 25% dintre persoanele sanatoase. Simptom Tissaurd (perie convulsie tonic) se numește o manșetă mână 3 minute prin stoarcere tonometru, în care presiunea de deasupra tensiunii arteriale sistolice cu aproximativ 20 mmHg. Art. simptom trusoul este mai specific tetanie, dar apare la 1-4% din oameni sănătoși.
Hipocalcemia predispune la dezvoltarea de convulsii locale sau sistemice. Alte manifestări includ CNS creșterea presiunii intracraniene, edem al papilei nervului optic, confuzie, slăbiciune, și psychosyndrome organic. Prelungit sau se produce hipoparatiroidism pseudohypoparathyreosis bazal calcifiere ganglionul, care este de obicei asimptomatice, dar poate fi cauza diferitelor tulburări de mișcare.
Alte manifestări ale hipocalcemiei
- Cardiac. Incetineste repolarizarea miocardic (lungirea intervalului QT). Uneori interfațare electromecanice și decuplarea în curs de dezvoltare insuficienta cardiaca congestiva, nu poate fi supus tratamentului medicamentos (mai ales la pacienții cu boală cardiacă de bază).
- Oftalmic. In hipocalcemie cronica dezvolta adesea cataracta subcapsular, a cărei severitate depinde de lungimea și gradul de hipocalcemie.
- Skin. Pielea este adesea uscat si unghiile fragile shelushitsya- caracteristice.
Cauzele hipocalcemiei
hipocalcemie precoce (în primele 48 de ore- formă destul de comună și, de obicei, asimptomatice):
- Șoc, sindrom de detresă respiratorie, sepsis sever: valori crescute ale pătrunzând fosfatului spațiului extracelular.
- Prematuritate, copil, LBW pentru vârsta gestațională (SGA), pseadogipoparatireoidizm tranzitorie (adică rezistență temporară la organele interne PTH).
- Un copil de la mama, un pacient cu diabet zaharat: scăderea secreției de PTH în hipomagnezemia de fond, creșterea concentrației de calcitonină și o nevoie mai mare de calciu din cauza scheletului mare la făt cu macrosomiei.
hipocalcemie târzie (mai rare și forme, de obicei, semnificativă clinic a viață între 4-21 zile):
- Motivele mamei: hiperparatiroidismul mama, lipsa de vit. D, primirea de anticonvulsivante (fenitoina, fenobarbital), și narcotice.
- Cauze de copil: conținut ridicat de fosfat in dieta copilului (bogat în lapte de fosfați de vacă), magneziu malabsorbție congenitală, calciu sau vitamina D, hipoparatiroidismul primar (de exemplu, sindromul Di Giorgi CAPTURA 22 sau sindromul.) Hipotiroidie.
- Alte motive: alcaloză (metabolice sau respiratorii / giperventilyatsyya) soluție perfuzabilă de bicarbonat, agenți de complexare cum ar fi citrat (ex., Cu substituții de transfuzie), reduce conținutul numai calciul ionizat din conținutul total normală în organism, diuretice, teofilina, cafeina ( hipercalciuria) infuzie dintr-o emulsie de grăsime, fototerapia, insuficiența hepatică (reducerea formării de 25-OH-vit. D), insuficiență renală.
1. hipoparatiroidismul
Hipoparatiroidismul este post-chirurgicale, autoimună, familie și idiopatică. semnele și simptomele ei sunt datorate hipocalcemiei cronice. Biochimic hipoparatiroidism hipocalcemie manifest, hiperfosfatemie (din cauza pierderii efectului fosfaturicheskogo PTH) și niveluri drastic reduse de PTH în ser.
hipoparatiroidism postoperatorie
Îndepărtarea sau deteriorarea glandelor paratiroide în operații chirurgicale în gât - cea mai frecventa cauza de hipoparatiroidismul. Pentru acest tip de operații includ rezecția tumorii, tiroidectomie totală sau paratireoektomiya, dar experiența chirurgului joacă un rol mai mare decât natura operațiunii. Tetanie dezvoltă de obicei 1-2 zile după operație, dar în aproximativ jumătate din cazuri, alimentarea cu sânge a reziduurilor glandelor paratiroide rănite și secreția PTH recuperate și este necesară terapia de substituție pe termen lung. Uneori, hipocalcemie, mulți ani după operație. hipoparatiroidismul Postoperator trebuie suspectata la orice pacient cu hipocalcemie si o cicatrice chirurgicale pe gât.
După paratireoektomii la pacienții cu leziuni hiperparatiroidismului și osoase severe, uneori, dezvolta un sindrom de „oase foame“ din cauza absorbției atât de lacomi de calciu si fosfat oase, chiar și restul glandelor paratiroide intacte nu sunt în măsură să compenseze aceste schimbări. Sindromul „oase flămânde“ este de obicei observate la pacienții care au suferit o intervenție chirurgicală la niveluri crescute ale fosfatazei alcaline în ser și / sau a existat un hiperparatiroidism secundar sever cu uremie. Acest sindrom este caracterizat prin nivelul postoperator hipoparatiroidism seric scazut de fosfor (datorită absorbției fosfat crescut în țesutul osos), precum și o compensare niveluri crescute de PTH.
hipoparatiroidism idiopatică
În unele cazuri, hipoparatiroidismul dobândită însoțește sindroame poliglandulare. Acesta este cel mai frecvent asociat cu insuficienta suprarenala primara si candidoza cronică a pielii și mucoaselor - un sindrom autoimun poliglandular tip 1 si apare de obicei între vârstele de 5-9 ani. hiperparatiroidism Dobândite se produce în formă izolată. În aceste cazuri, se dezvoltă cu vârste cuprinse între 2-10 ani, și mai des între - la fete. In ambele forme de hipoparatiroidismul idiopatic in sange adesea detecta anticorpii la tesutul glandelor paratiroide. Aproximativ 30% dintre pacienții cu anticorpi prezenți sub formă izolată hipoparatiroidismul reacționează cu CaR, deși rolul lor patogenic este necunoscut. polyglandular sindrom autoimun de tip 1 este moștenită ca o trăsătură autozomal recesivă și este cauzată de mutații ale genei AIRE (autoimun regulator). proteină AIRE este un factor de transcriere implicat în reglarea sistemul endocrin si imunitar.
O altă formă de hipoparatiroidismul autoimune detectate la pacienții cu autoanticorpi activarea CaR și suprimă secreția PTH. Aceste cazuri rare, au fost detectate în alte boli autoimune (insuficienta suprarenala primara si tiroidita Hashimoto).
hipoparatiroidism familie
forme familiale rare de hipoparatiroidismul poate fi moștenită ca o trăsătură dominantă sau autosomal recesivă. hipoparatiroidism autozomal recesiva apare în familii cu mutații ale genei PTH perturba prelucrarea acestui hormon. Alte autozomal formă recesiv datorită eliminării hipoparatiroidismul 5`-glială gena de celule care lipsește porțiunea B codifică factorul de transcripție necesar pentru formarea glandelor paratiroide. Deoarece, în acest caz, există agenezie de aceste glande, hipoparatiroidismul este prezent de la naștere.
hipoparatiroidism autozomal dominanta poate fi o consecință a activarea mutațiilor punctiforme genei CaR conduce la activarea constitutivă a proteinei receptor. Ca rezultat al secreției de PTH este suprimat chiar niveluri scăzute de calciu în ser (shift „setpoint“ la stânga). Diferitele familii de diferite mutații identificate genei car- la pacienții au de obicei hipoparatiroidismul ușor. Din cauza mutatii similare ale acestei gene in rinichi se dezvolta hipercalciurie severă. Astfel, sindromul este SDGG imagine în oglindă. Puteți obține de multe ori prin fără tratament, cu toate că există un risc de creștere a hipercalciurie, nefrocalcinoza și urolitiaza.
Alte cauze ale hipoparatiroidism
nou-născuți hipoparatiroidismul poate fi parte integrantă di sindromul Giorgio (dysmorphia, boli de inima, imunodeficienta și hipoparatiroidismul) cauzate (anomalii hipoparatiroidism, surditatea neurosenzorială și rinichi) sindromul cromozomului microdeletion HDR 22q11.2-, pe baza pierderii de copii ale genei care codifică factorul de transcripție GATA3, precum și o serie de alte sindroame rare. La pacienții cu talasemie sau aplazia celulelor roșii din sânge care au nevoie de transfuzii de sânge constante, după 20 de ani pot dezvolta hipoparatiroidism, provocată de depunerea de fier in glandele paratiroide. depozite de cupru poate provoca hipoparatiroidismul in boala Wilson. În cazuri rare, hipoparatiroidismul apare din cauza cancerului metastaze glandelor paratiroide.
deficit de magneziu Heavy este însoțită de o inhibare tranzitorie a secreției de PTH și atenuarea efectelor sale. Acest lucru se observă atunci când pierderea de magneziu din cauza gastrointestinale și tulburări renale și alcoolism. După cum sa menționat mai sus, în glandele paratiroide pare a fi necesară pentru cuplarea stimulul secreției de magneziu.
2. pseudohypoparathyreosis
GWP - moștenit Insensibilitatea organelor țintă PTH. Parametrii biochimici în aceste cazuri imita hipoparatiroidism din cauza lipsei de PTH (hipocalcemie și hiperfosfatemie), dar valorile PTH în ser a crescut, iar reacția la introducerea sa în afara brusc slăbit.
manifestări clinice
Există două forme de GWP. GWP tip 16 - rezistență la izolare la PTH hipocalcemie manifestata, hiperparatiroidism secundar și hiperfosfatemiei. tip GWP 1a, în plus față de aceste modificări biochimice, caracterizate prin fenotip somatic osteodistrofiei ereditar Albright (NoDo): statura scurt, fata luna, gât scurt, brachydactyly, scurtarea oaselor metatarsale, vetre osificare subcutanat si retard mental adesea. Cel mai adesea scurtat metatarsiene patra și a cincea, și, prin urmare, comprimarea în articulația pumnului mână este formată în loc de gropiță proeminente. Cel mai puțin susceptibile de a avea tulburări de reproducere (oligomenoree la femei și infertilitate la bărbați). Interesant, unii pacienți moștenesc NoDo fenotip somatice fără tulburări ale metabolismului calciului. Această condiție se numește psevdopsevdogipoparatireoza (PPGP).
fiziopatologia
Baza 1a GWP este pierderea funcției uneia dintre alele (haploinsufficiency) o genă care codifică o subunitate catalitică și o proteină guanina reglementare nucleotidă de legare (GS ); Or GNAS1. Rezultatul este doar jumătate din cantitatea normală de subunități ale heterodimeric Gs, care se potrivește cu receptorul PTH la adenilat ciclazei. La pacienții cu tipul 1 un GWP de răspuns cAMP la introducerea PTH urină redus drastic. deoarece Gs meciuri cu adenilat ciclazei și mulți alți receptori, în aceste cazuri, ar trebui să ne așteptăm la o rezistență generalizată la hormoni. Într-adevăr, acești pacienți sunt foarte adesea un hipotiroidism primar și hipogonadism primar, ceea ce indică rezistența la TSH, LH și FSH. Cu toate acestea, sensibilitatea la alți hormoni (de exemplu, ACTH și glucagonului) rămâne practic neschimbată. Astfel, o reducere de 50% GS Aceasta determină rezistența nu toți hormonii, realizând efectul său prin adenilat ciclazei. Deficitul de GS Aceasta apare la pacienții cu PPGP și fenotip NoDo care răspund în mod normal la PTH. Faptul că mutația GS provoca întotdeauna NoDo, dar numai rezistență, uneori, definite la PTH, subliniază rolul altor factori, în tulburări ale metabolismului mineral.
Când GWP tip 16 are rezistenta la PTH, dar fenotip NoDo este absent, iar nivelul de proteină GS în membranele eritrocitelor sau fibroblastele normale. Cu toate acestea, acest sindrom, de asemenea, implicat cu locus GNAS1, dar nu și cu mutațiile sale din regiunea de codificare. Aproximativ jumătate HPD este detectat tip 16 obținut din deleția mama (până la 3 mii. Bp) o regiune de ADN, situat mai mult de 200 de mii. Bp mai aproape de centromere decât GNAS1. Această ștergere elimină exonul cheie de metilare GNAS1, care conține un promotor alternativ care concurează cu un promotor al unei gene normale. Ca rezultat al transcripției controlate promotor, astfel unmethylated în cortexul renal sintetizat cantități insuficiente de proteină GS . În toate probabilitățile, afectarea metilare GNAS1 a secvențelor de reglementare joacă un rol important în patogeneza de tip 16 GWP.
genetică
tip GWP 1a este moștenită ca o trăsătură autozomal dominantă. Pacienții care moștenesc defectul de la tata, a observat aproape întotdeauna PPGP fără rezistență la PTH. Când moșteni alela mutantă de la mama este întotdeauna cazul, cu un GWP de rezistență la PTH. Acest lucru se datorează naturii moștenirii de amprentare genomică locus GNAS1. In cortexul renal alela matern exprimat numai. Deci, dacă GNAS1 alela mutantă moștenit de la mama, atunci copiii vor avea un loc de GWP, iar dacă tatăl său, apoi - PPGP. Astfel, rezistența glandei tiroide și rinichi la influențele hormonale determinate de gene specifice întipărire tesut GNAS1. NoDo manifestări fenotipul nu depind de mecanismul de amprentare, și, prin urmare, fenotipul este caracteristic pentru tipul HPD 1a, și pentru PPGP.
diagnosticare
Hipocalcemia și hiperparatiroidismul secundar se observă în diferite stări (de exemplu, beriberi D), dar în cazul în care are, de asemenea, hiperfosfatemie sau NoDo, ar trebui să se gândească la GWP. Pentru a confirma rezistenta la PTH-și petreacă testul Ellsworth Howard cu PTH sintetic uman (1-34) (teriparatide). Prepararea la o doză de 3 UI / kg administrată intravenos timp de 10 minute pe o diureză de apă de fundal. Urina a fost colectată timp de o oră înainte de probă, și timp de 30 minute, 1 oră și 2 ore după aceasta. În urină determină conținutul de cAMP și creatinină, exprimarea rezultatelor în nano-moli per 1 l de cAMP filtratului glomerular (măsurat prin nivelul creatininei serice). In mod normal, nivelurile de cAMP în urină după administrarea de PTH crește peste 300 nmol / l. În loc de AMPc poate determina conținutul de fosfat în urină, dar această cifră este mult mai puțin fiabile. În practică a rezistenței la PTH judecat de niveluri ridicate de PTH în fundalul hipocalcemie și hiperfosfatemiei metaboliți ai vitaminei D normale (dacă NoDo).
3. deficienta de vitamina D
patogenia
Cauza beriberi D poate fi insuficientă lumina solară, aportul alimentar scăzut de vitamina rupere sau absorbția acestuia. Mai mult decât atât, substanțe care activează descompunerea vitaminei D și a metaboliților săi (fenitoină, fenobarbital), cu deficit latent al acestei vitamine poate face evident. lumina soarelui se simt de multe ori o lipsă de pacienți spitalizați. Riscul de cancer de piele și provoacă mai multe persoane, pentru a evita expunerea la soare sau de a folosi creme care împiedică pătrunderea razelor ultraviolete în epidermă, care produce cea mai mare parte vitamina D. Persoanele cu pielea inchisa la culoare și lumină în vârstă de mai puțin stimulează producerea acestei vitamine. În cazul în care între caucazieni femei înainte de menopauză prevalența beriberi D este de 5%, atunci in randul femeilor afro-americane de aceeași vârstă, ea ajunge la 42%. Intensitatea radiației solare - cel mai important factor care determină producerea de vitamina D, în funcție de sezon (vara mai mult de iarnă) și latitudinea (ILUMINARE de mai jos la latitudini mari). Îmbogățirea de lapte cu vitamina D a redus incidența beriberi în SUA, dar în unele țări nu urmeze această practică. Cu toate acestea, chiar și în deficit de boală Statele Unite D frecvente la copiii ale caror mame adera la o dietă vegetariană și nu consuma produse lactate, și cu 2 ani de copii de vârstă nu se traduce la lapte alimentar îmbogățit. Conținutul de vitamina D din laptele matern este mic, dar suplimente de vitamine poate creste. vitamina D a redus absorbția în diferite boli ale intestinului subțire, pancreas si tractului biliar, precum și pacienții care au suferit o intervenție chirurgicală sau gastrectomie partiala a intestinului.
manifestări clinice
Manifestările clinice ale beriberi D sunt discutate în continuare în secțiunea privind osteomalacia și rahitism. deficit de vitamina D ar trebui să fie suspectată în plângerile de somnolență și slăbiciune musculară a durerii osoase proximale datorită niveluri mai scăzute de calciu și fosfat în ser, și excreția redusă de calciu. caracteristica de diagnosticare este conținutul scăzut al 25 (OH) D în ser. Nivelul de 1,25 (OH)2Adesea D rămâne normală, reflectând activitatea crescută a 1-hidroxilazei, care păstrează sensibilitatea la concentrații crescute de PTH și schimbări în metabolismul mineral.
tratament
Scopul tratamentului este de a beriberi D normaliza modificări clinice, biochimice si radiografice. Trebuie avut grijă să nu provoace dezvoltarea de hipercalcemie, hiperfosfatemie, hipercalciurie, nefrolitiaza sau calcificarea metastatică. Acest lucru necesită o monitorizare atentă a pacientului. Ca vindecarea afectării osoase și îmbunătățirea stării generale a pacienților este necesară reducerea dozei de vitamina D, sau fosfat de calciu. Intr-o simpla lipsa de vitamina D în cantități suficiente de alimente timp de mai multe luni, în fiecare zi adăugat la dieta de 2000-4000 de unități de vitamine, și apoi du-te la dozele substitutive de recepție (până la 800 de unități pe zi). Malabsorbția de doze mari de vitamine sunt de obicei necesare (25000-100000 de unități pe zi sau de 1-3 ori pe săptămână). Este mai ușor să se folosească D 25 (OH), care este absorbit mai bine. 1,25 (OH)2D - mijloace nepotrivite pentru tratarea beriberi D, deoarece pentru a corecta defectele osoase în rahitismul nevoie probabil alți metaboliți ai vitaminei. vitamina D trebuie completate Primirea aport zilnic de 1-3 g de calciu elementar. O atenție deosebită trebuie acordată pacienților avitaminoza D, în care nivelurile crescute de PTH, ca deficit prelungit de vitamina duce la o anumită autonomie a glandelor paratiroide. Reconstituirea rapidă a calciului și deficit de vitamina D, în această setare poate provoca hipercalcemie și hipercalciurie.
4. Vitamina D rahitism-dependente (BD3P) de tip I
BD3P de tip I (de asemenea, numit rahitism psevdovitamin D-deficit) este o boala rara autozomal recesiva in care rahitism este înregistrat pe fundalul scăzut 1,25 (OH)2D, dar conținutul normal al 25 (OH) D. Boala este cauzata de mutatii ale genei 1-hidroxilazei 25 (OH) D, lipsindu activitatea enzimei. tip BD3P I are loc numai cu defecte ale ambelor alele ale acestei gene. Tratamentul presupune administrarea de doze farmacologice de vitamina D sau (mai bune) doze fiziologice de calcitriol.
5. Vitamina D-dependent rahitism tip II
BD3P tip II (de asemenea, numit ereditar 1,25 (OH)2rahitism rezistent la D) - o boala autozomal recesiva rara, in care rahitism (similar cu cel prezentat în copilărie cu avitaminoza D). La mulți pacienți, există, de asemenea, alopecie, necaracteristică pentru beriberi D. Din ultimul tip BD3P II este caracterizată prin niveluri foarte ridicate de 1,25 (OH)2D în ser. Baza acestei boli sunt inactivare mutații ale genei PBD. Severitatea BD3P tip II poate depinde de localizarea lor. Tratamentul cu doze mari de calcitriol si calciu duce la remisiune parțială sau completă a bolii. In modelul experimental BD3P tip II (sau inactivarea ambelor alele genei knock-out PBD) au demonstrat că tulburările osoase care pot fi supuse la corectarea unor cantități mari de calciu si fosfat in dieta, cu toate că chelie întreținute. Astfel, în epidermă și foliculii de par PBD poate juca un rol diferit de intestin și osul.
6. Alte condiții însoțite de hipocalcemie
Când hipoalbuminemia conținutul total de calciu seric este redusă datorită fracțiunii sale legat, dar concentrația de calciu ionizat nu se schimbă. Nivelul calciului ionizat poate fi determinată în mod direct sau (când hipoalbuminemia) orientat la un nivel ajustat total de calciu, care se măsoară prin nivelul său (mg%) + 0,8 x [4 - nivele de albumină măsurate (g%)].
Astfel, atunci când conținutul de calciu în ser, 7,8 mg% și nivelul de 2 g% albumină concentrația de calciu ajustat este egal cu 7,8 + 0,8 x (4-2) sau 9,4 mg%.
Într-un număr de tulburări, hipocalcemie acută se dezvoltă chiar și împotriva unor mecanisme homeostatice intacte, pur și simplu pentru că trecutul nu poate face față cu schimbările în curs de dezvoltare. Astfel, hiperfosfatemie acută datorită rabdomioliză sau dezintegrarea tumorii (în special în contextul insuficienței renale), poate fi însoțită de o scădere bruscă a concentrației de calciu în ser cu apariția simptomelor de hipocalcemie. Transfuzia de cantități mari de sânge citrat determină hipocalcemie severă, datorită formării de citrat de calciu. În aceste cazuri, este redus în mod avantajos nivelurile de calciu ionizat. caracteristică teribil este hipocalcemia în pancreatita acută cauzată de legarea calciului cu acizi grași generați prin acțiunea lipazelor pancreatice. Hipocalcemia poate fi un rezultat al mineralizare prea rapidă a oaselor, la fel ca în „sindromul de os foame“ sau metastaze extinse de cancer de prostata.
Diagnosticul de hipocalcemie
Baseline măsuri de diagnostic de calciu, magneziu, fosfat, calciu ionizat (Ca2+), Ex., Electrod sensibil Via ion în analizorul de gaz. concentrația de glucoză din sânge din Gaza.
diagnostic extins prezența sau suspiciunea clinică anamnestic: metaboliți ai vitaminei D, PTH, calcitonina.
ECG: durata intervalului QT.
tratarea hipocalcemiei
Forma ușoară: gluconat de calciu 10% de 2 ml / kg oral, la fiecare 8 ore sau 2,1 ml / kg, timp de 15-30 min / in.
forma severa:
- gluconat de calciu 10% 1-2 ml / kg / lent (max. 1 ml / min) sub control ECG.
- cu nici un efect pentru a suspecta un deficit de magneziu!
- necroza Paravasal atunci când este administrat, necroză hepatică atunci când este administrat prin vena ombilicală, vasospasmul.
- Toți copiii pot prezenta aritmie și tulburări ale AV-up severă pentru a finaliza bloc AV, dar mai ales amenințat sunt copii care primesc glicozide cardiace.
se feri Efectele secundare ale gluconat de calciu:
hipocalcemie acută
Atunci când este administrat intravenos clorură tetanie (272 mg calciu per 10 ml) gluconat (90 mg în 10 ml) sau gluceptat de calciu (90 mg în 10 ml). În doar câteva minute se administrează aproximativ 200 mg de calciu elementar. Atunci când este necesar Stridor pentru a elibera tractul respirator. Simultan calciu și formulări rapide de vitamina D este administrat în. Înainte de valoarea lor de acțiune intravenoasă de calciu poate fi ajustată la 400-1000 mg pe zi. Calciul iritant pereții venelor și este cel mai bine administrat într-o venă mare sau un cateter venos central.
hipocalcemie cronică
Problema terapiei este de a elimina simptomele și menținerea concentrației de calciu ionizat din ser la un nivel de 8,5-9,2 mg%. La o concentrație mai scăzută a pacientului poate fi mentinut simptome clinice si in cele din urma (dacă au crescut simultan nivelurile de fosfat) dezvolta cataracta. nivelul calciului Aproximarea la limita superioară a valorilor normale poate fi însoțită de pierdere severă calciului urinar datorită efectelor PTH, reducerea excreției de calciu. Ca urmare, există riscul de nefrolitiaza, nefrocalcinoza și insuficiență renală cronică. Mai mult, în astfel de circumstanțe, agenții terapeutici crește riscul de supradozaj și apariția simptomelor de hipercalcemie.
Baza tratamentului hipocalcemiei cronice cuprind calciu și vitamina D. Calciul este prescris oral la rata de 1,5-3 grame de calciu elementar pe zi. Astfel de doze mari de calciu poate reduce cantitatea necesara de vitamina D și de calciu pentru a normaliza rapid ser daca vitamina D este necesară pentru a da din cauza apariției simptomelor toxice. În comerț există multe suplimente de calciu, și de mare viteză (calcitriol) și medicamente foarte cu acțiune prelungită (ergocalciferol), vitamina D. Ergocalciferol - mijloace mai ieftine, și, în plus, majoritatea pacienților observa cu ușurință circuitul de recepție. Cu toate acestea, se acumulează treptat în organism și poate provoca simptome de intoxicație. Prin adăugarea altor agenți care afectează metabolismul calciului, trebuie tratată cu deosebită atenție. diuretice tiazidice, de exemplu, reduce excreția urinară de calciu și pot provoca hipercalcemie severe în cazurile în care mecanismele de adaptare nu funcționează și nivelul de calciu în ser depinde numai de excretie sa. În mod similar, boli intercurente care încalcă funcția renală (și, prin urmare, excreția de calciu) poate duce la o creștere bruscă a nivelului de calciu seric la pacienții care au primit doze mari de vitamina D. preparate de vitamine rapide sunt mai puțin periculoase, în acest sens, dar sunt mai scumpe și necesită mai mult ajustarea dozei frecvente.
profilaxie: Sugarii prematuri suplimentar de 5 ml / kg / zi de gluconat de calciu la infuzia de bază (1,25 mg / kg / zi).
 Pancreatită calciu
Pancreatită calciu Asistență medicală de urgență în hipocalcemie
Asistență medicală de urgență în hipocalcemie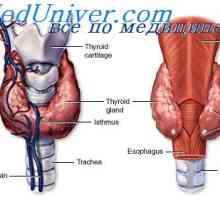 Fiziologia hipocalcemiei. Hipercalcemia în organism
Fiziologia hipocalcemiei. Hipercalcemia în organism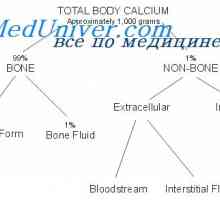 Ajustarea concentrației de calciu și fosfor. fosfați de calciu și în fluidele corpului
Ajustarea concentrației de calciu și fosfor. fosfați de calciu și în fluidele corpului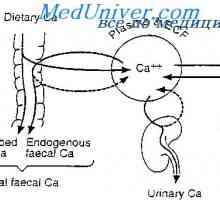 Reglarea concentrației de calciu și fosfat. Excreția de calciu și fosfat de rinichi
Reglarea concentrației de calciu și fosfat. Excreția de calciu și fosfat de rinichi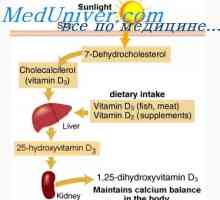 Schimbul de vitamina d. Metabolismul colecalciferol
Schimbul de vitamina d. Metabolismul colecalciferol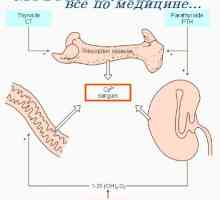 Rolul Paratgarmona. Osteoliză sub paratgarmona
Rolul Paratgarmona. Osteoliză sub paratgarmona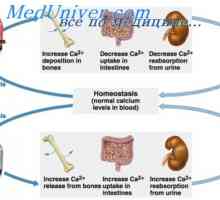 Efectul hormonului paratiroidian în intestin. Reglementarea secreției hormonului paratiroidian
Efectul hormonului paratiroidian în intestin. Reglementarea secreției hormonului paratiroidian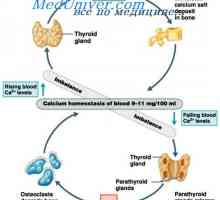 Calcitonina. Funcția de calcitonină
Calcitonina. Funcția de calcitonină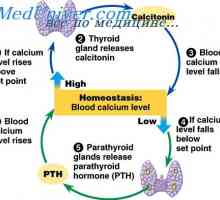 Efectul calcitoninei asupra concentrației calciului în plasmă. Reglementarea concentrației de…
Efectul calcitoninei asupra concentrației calciului în plasmă. Reglementarea concentrației de…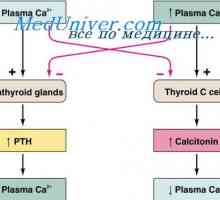 Reglementarea Hormonal a concentrației de ioni de calciu. hipoparatiroidism
Reglementarea Hormonal a concentrației de ioni de calciu. hipoparatiroidism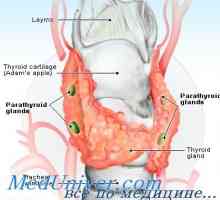 Glandele paratiroide umane. Schimb de calciu și fosfor din organism
Glandele paratiroide umane. Schimb de calciu și fosfor din organism Influenta acidozei asupra schimbului de potasiu. Mecanisme de reglare concentrației de calciu
Influenta acidozei asupra schimbului de potasiu. Mecanisme de reglare concentrației de calciu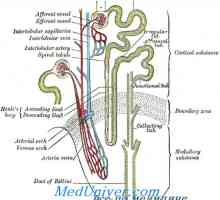 Izolarea calciului prin rinichi. fosfați Izolarea rinichi
Izolarea calciului prin rinichi. fosfați Izolarea rinichi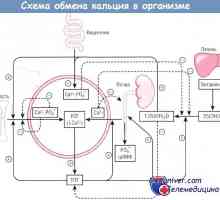 Cerința de calciu și vitamina D la nou-născuți
Cerința de calciu și vitamina D la nou-născuți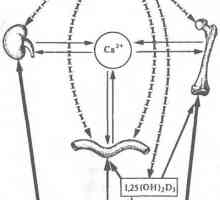 Hormoni și metabolismul calciului
Hormoni și metabolismul calciului Etiologia criză hipocalcemica
Etiologia criză hipocalcemica Calciu lactat lactasas lsalcii). lactat de calciu. Sinonim: salcium lacticum
Calciu lactat lactasas lsalcii). lactat de calciu. Sinonim: salcium lacticum Terapie-hipercalcemie
Terapie-hipercalcemie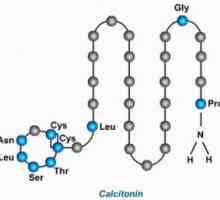 Calcitonina
Calcitonina În interiorul și în metabolismul calciului extracelular
În interiorul și în metabolismul calciului extracelular
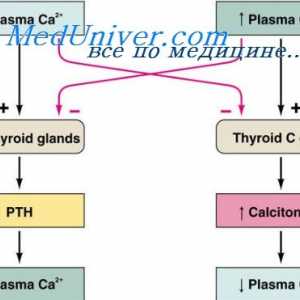 Reglementarea Hormonal a concentrației de ioni de calciu. hipoparatiroidism
Reglementarea Hormonal a concentrației de ioni de calciu. hipoparatiroidism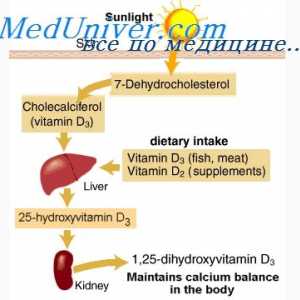 Schimbul de vitamina d. Metabolismul colecalciferol
Schimbul de vitamina d. Metabolismul colecalciferol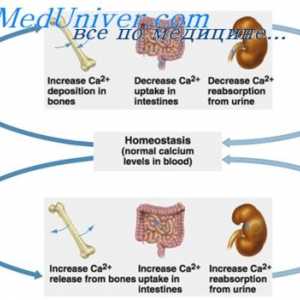 Efectul hormonului paratiroidian în intestin. Reglementarea secreției hormonului paratiroidian
Efectul hormonului paratiroidian în intestin. Reglementarea secreției hormonului paratiroidian Osteopenia copiii prematuri
Osteopenia copiii prematuri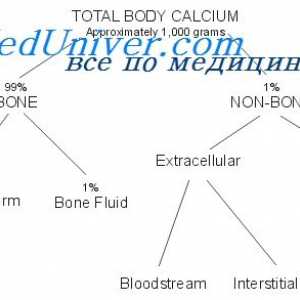 Ajustarea concentrației de calciu și fosfor. fosfați de calciu și în fluidele corpului
Ajustarea concentrației de calciu și fosfor. fosfați de calciu și în fluidele corpului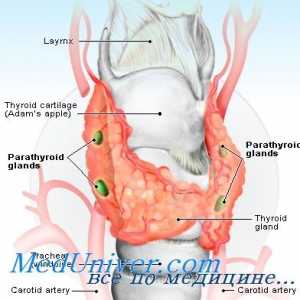 Glandele paratiroide umane. Schimb de calciu și fosfor din organism
Glandele paratiroide umane. Schimb de calciu și fosfor din organism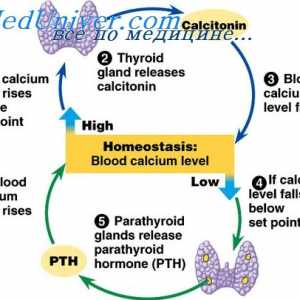 Efectul calcitoninei asupra concentrației calciului în plasmă. Reglementarea concentrației de…
Efectul calcitoninei asupra concentrației calciului în plasmă. Reglementarea concentrației de… În interiorul și în metabolismul calciului extracelular
În interiorul și în metabolismul calciului extracelular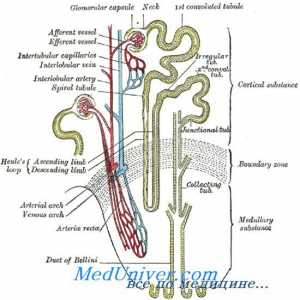 Izolarea calciului prin rinichi. fosfați Izolarea rinichi
Izolarea calciului prin rinichi. fosfați Izolarea rinichi