Onkologiya-
Sofia Foss
Spitalul Radiation norvegian, Oslo, Norvegia
sursa RosOncoWeb.Ru
introducereMulti pacienti tineri cu tumori testiculare zadumyvayutsyao în continuare de paternitate posibil. Capacitatea lor de a fertiliza (fertilitate), trebuie discutate înainte de începerea tratamentului, Ivo observația suplimentară. În instalat uroonkologicheskoypraktike pacientul este estimată pe baza vieții spermatogenezei predyduschegoopyta sexuale, analiza spermei folosind mikroskopai de lumină care determină nivelul de hormoni sexuali, testosteron, hormon luteinizant (LH) și hormon de stimulare foliculară (FSH), hormoni. După vypolneniyazabryushinnoy limfadenectomie (RPLND) necesare pentru evaluarea sohrannosteyakulyatsii.
spermatogeneza umană durează aproximativ 12 săptămâni, nachinayasso celule (tip spermatogonia A) care, datorită bystrogodeleniya furnizează un număr mare de tip B. spermatozoizii Bolshinstvoprotivoopuholevyh medicamente si celule spermatice expuse radioterapie naproliferiruyuschie stem, dar poate reduce, de asemenea, celule kolichestvostvolovyh (1). În funcție de gradul de celule de reducere a chislastvolovyh după scăderea tratamentului citotoxic spermatogenezamozhet fi continuă sau ireversibil.
În acest capitol, vom discuta probleme de fertilitate dupa provedennoyterapii despre cancerul testicular, precum și posibilitatea de a dezvolta sohranyayuschihfertilnost tratamente.
Etiologia cancerului testicular.
ipoteze etiologice majore ale tumorilor testiculare predpolagayutnarushenie embrioni inițiale de maturare de celule de sex masculin, de exemplu, datorită efectului de estrogen. Din moment ce oamenii polovyeorgany dezvolta din aceste celule inițiale narusheniyanormalnogo oricare dintre ele poate duce la malformatii mochepolovogotrakta bărbați, cum ar fi criptorhidism și infertilitate, precum și tumori vozniknoveniyuzlokachestvennyh. De multe ori, ambele testicule sunt expuse încălcări vozdeystviyuetih, deși nu neapărat în mod egal. Acest mozhetchastichno explica tumorile cu celule germinale relație cu infertilitate, criptorhidie și detectarea carcinom in situ, la 5% dintre pacienții diagnosticați cu cancer testicular svnov (2). Cu toate acestea, mai multe studii au nevoie de o mai bună înțelegere a cauzelor narusheniyaspermatogeneza la pacienții cu tumori cu celule germinale testiculare.
Evaluarea fertilității înainte de începerea tratamentului.
Mai multe studii au arătat că pacienții germinogennymiopuholyami ou înainte de tratamentul cu un azoospermie diagnostiruyutsyaoligo- de înaltă frecvență sau (3). După frecvență orhfunikulektomii azoospermiisostavlyaet 10-15%, și grade diferite de oligospermie nablyudaetsyau 50% (Tabelul 1) (4-13). La 30% dintre pacienți au determinat creșterea urovnyaFSG, care reflectă prejudiciul pe termen lung la spermatogeneze.Predpolagaetsya că cauzele acestor tulburări pot fi kaksama umflarea testiculelor, în special în prezența metastazelor la distanță, precum și punerea în aplicare a orhfunikulektomii unilateral znachitelnoumenshaet spermatogenezei. hCG uman produs opuholyuyaichka, adesea însoțită de niveluri ridicate de estradiol, kotoryysilno suprimarea spermatogenezei. În cazul în care indicele de FSH predelahnormy, mai ales la pacienții cu niveluri normale de hCG pot ozhidatnormalizatsiyu spermatogeneză datorită samoyopuholi tratament de succes (14). Dacă azoospermie este combinat cu kontsentratsieyFSG ridicat, riscul de pierdere totală a fertilității este foarte mare și nu zavisitot tratament suplimentar.
observație dinamică.
După 2 ani sau mai mult după povodugerminogennoy orhfunikulektomii pentru tumorile testiculare au aratat spermatozoidul semnificativ uluchsheniekachestva comparativ cu perioada imediat după cel orhfunikulektomii.Tem, pacienții cu foarte mare de FSH la lecheniyasohranyayut oligo- sau azoospermie.
terapia citotoxică după orhfunikulektomii.
Doza cumulativă de medicamente citotoxice, doza totală de teren de iradiere determinată de gradul de deteriorare agenților spermatogeneza.Alkiliruyuschie (ciclofosfamida, ifosfamida) au boleevyrazhennym dăunătoare deystviem- anumiți metaboliți ingibitorytopoizomerazy, bleomicina, alcaloizi vinca și utilizarea de doze mai puțin toxice vstandartnyh împotriva spermatogenezei. Kakpokazyvaet practica clinică, este nevoie de 6 până la 12 luni. chimioterapia standard posleokonchaniya și radioterapie, înainte de a chemproizoydet îmbunătățită calitatea și cantitatea crescută a dozei spermy.Obluchenie gonadei >8-10Gr duce de obicei la azoospermie permanente.
Vârsta pacienților și indicele de FSH înainte de tratament sunt boleevazhnymi, altele decât cele de tipul și durata de chimioterapie și determinarea stării de spermatogeneză (15) factori.
radioterapie
Atunci când se utilizează tehnologia de protecție moderne ustroystvostavsheesya ou devine < 50мГр при облучении пахово-подвздошныхлимфоузлов при семиноме. Хотя сперматогенез значительно снижаетсяу многих из пациентов в течение первого года после лечения, большинствомолодых пациентов восстанавливают фертильность до первоначальнойв течение 2-3 лет после облучения. У пожилых больных с семиномойпроцесс восстановления замедлен и может быть неполным. В случаеоблучения только парааортальной зоны восстановление сперматогенезапроисходит быстрее, если доза облучения гонад была <20мГр (16).
chimioterapie
chimioterapie standard (4 cicluri de chimioterapie cu cisplatină) nu este, de obicei, nu produce declin pe termen lung a spermatogenezei, dar majoritatea pacientilor vazut sau azoo- oligospermiyav timp de 10-14 luni. după tratament. Când se utilizează ifosfamida vysokihdoz și / sau riscul de cisplatină oligo și azoospermie creșteri persistente sau lungi. La pacienții tineri, funktsiyamozhet sexuale recupera în câțiva ani după utilizarea himioterapiis de doze mari de cisplatină.
Retroperitoneal disecția ganglionilor limfatici (RPLND).
În timpul radical poate povrezhdeniesimpaticheskih fibrele nervoase sunt responsabile pentru reglementarea eyakulyatsii.Eto conduce la dezvoltarea de ejaculare retrograda DGLRP duplex, atunci când sperma zabrasyvaetsyav vezicii urinare și pierderea fertilității (8.17). Usovershenstvovanietehniki DGLRP, în primul rând punerea în aplicare a nervosberegayuschihoperatsy unilaterale sau își menține funcția ejaculării în 70-90% dintre pacienți. Podobnyemetodiki efectua DGLRP ar trebui să fie puse în aplicare peste tot, iar la tomchisle pas efectuat după funcția ejaculării himioterapii.Snizhenie poate apărea după simpaticomimetice aplicare DGLRP vsluchae.
tratamentul combinat
Riscul de oligo- și azoospermie rezistente crește dacă himioterapiyasochetalas cu radioterapie. Probabilitatea de a deveni un tată poate takzhesnizhatsya pentru o lungă perioadă de timp sau devine imposibilă, chiar dacă după DGLRP în curs de dezvoltare ejaculare retrogradă.
banca de sperma si inseminare artificială
Capacitatea spermatozoizilor de a gardului este un tratament mare psihologicheskoypodderzhkoy pentru pacienții nou diagnosticați cu opuholiyaichka în cazul în care planul de paternitate în continuare. Deși lishnebolshoe numărul de pacienți vor folosi sperma congelate, acesta subliniază necesitatea de a crea o bancă de spermă (18) .Nesmotrya faptul că mai mult de jumatate din pacientii germinogennymiopuholyami vindecat poate avea copii fara ajutor profesional, primerno25% dintre aceștia au nevoie de asistență în punerea în aplicare a acestei poate oplodotvoreniya.Dlya este folosit în stare proaspătă sau congelată sperma la nachalalecheniya. Prin urmare, în funcție de dorința personală lecheniyai planificate pentru fiecare pacient trebuie să li se ofere zaborspermy și depozitarea lor ulterioară.
concluzie
Viitorul problema de paternitate ar trebui să fie luate în considerare tratamentul priplanirovanii pacienților cu tumori testiculare celulelor germinale, timpul reuniunii și follow-up. La 10-15% patsientovs tumoare testiculară azoospermiyas determinat inițial oligo- sau pierderea fertilității. Marea majoritate a pacienților cu opuholyamiyaichka restaurează fertilitatea în următorii ani după okonchaniyalecheniya și capabil să fie tatăl propriu sau cu ajutorul iskusstvennogooplodotvoreniya. Nu a existat nici o creștere a frecvenței defectelor de evoluțiile viitoare și copii, părinții au fost pacienți cu cancer testicular (19). material seminal Sozdaniebanka este un ajutor valoros în rezolvarea problemei fertilității la pacienții cu cancer testicular.
Tabelul 1.
Pacienții cu cancer testicular fertilitate testicular dupa chimioterapie orhfunikuletomiipered.
| Numărul de pacienți cu oligospermie | Numărul de pacienți cu azoospermie | Numărul de pacienți cu valori crescute de FSH | |
|---|---|---|---|
| Fosse și colab. (4) | 102/147 | 25/147 | 9/60 |
| Scheiber & Bartsch (5) | 32/42 | ||
| Carroll și colab. (6) | 9/15 | 1/15 | 1/15 |
| Jewett at al. (7) | 23/86 | ||
| Fritz & Weissbach (8) | 6/36 | ||
| Horwich și colab. (9) | 47/97 | 11/97 | |
| Nijman și colab. (10) | 18/25 | ||
| Hansen PV. și colab. (11) | 51/97 | 30/60 | |
| Drasga și colab. (12) | 32/41 | 7/41 | |
| Dearnaley și colab. (13) | 38/75 | 4/75 | |
| total: | 358/661 54% | 48/375 13% | 40/135 30% |
1. Meistrich ML. Relația dintre cellsurvival stem spermatogonial și funcția testis după terapia citotoxică. Br. J. CancerSuppl. 7 1986: 89-101.
2. Von-der-Maase H, Giwercman A, Skakkebaek NE. treatmentof Radiation carcinom in situ a testicul [articol]. Lancet 1 1986: 624-5.
3. Carroll PR, Whitmore-WF J, Herr HW, et al. Endocrine și exocrineprofiles de oameni cu tumori testiculare înainte de orhiectomie. J.Urol. 1987- 137: 420-3.
4. Fossa SD, Ous S, Abyholm T, Norman N, Loeb M. Post-treatmentfertility la pacienții cu cancer testicular. II. Influența ofcis-platin pe baza combinatie de chimioterapie si a retroperitonealsurgery pe productia de hormoni si celule spermei. Br. J. Urol. 1985-1957: 210-4.
5. Scheiber K, Bartsch G. exocrine și endocrine funcții inpatients cu tumori testiculare. Prog.Clin.Biol.Res. 1985- 203: 715-24.
6. Carroll PR, Morse MJ, Whitmore-WF J, și colab. Fertilitatea statusof pacienții cu stadiul clinic I testicul tumori pe un surveillanceprotocol. J. Urol. 1987- 138: 70-2.
7. Jewett MA, Thachil JV, Harris JF. Funcția exocrină a testiswith tumorii testiculare germinale. Br. Med. J. Clin. Res. Ed. 1983-286: 1849-1850.
8. Fritz K, parametrii Weissbach L. Spermatozoizii si ejacularea beforeand dupa tratamentul operativ al pacienților cu testicularcancer germinale celulă. Fertil. 1985- 43: 451-4.
9. Horwich A, Nicholls EJ, Hendry WF. Seminale afterorchiectomy analiza în stadiul I teratom. Br.J.Urol. 1988- 62: 79-81.
10. Nijman JM, Schraffordt KH, Kremer J, Willemse PH, SleijferDT, Oldhoff J. Fertility și funcțiile hormonale la pacientii witha tumora nonseminomatous testiculului. Arch.Androl. 1985- 14: 239-46.
11. Hansen PV, Trykker H, Andersen J, Helkjaer PE. cellfunction germinale și statusul hormonal la pacientii cu testicular cancer.Cancer 1989- 64: 956-61.
12. Drasga RE, Einhorn LH, Williams SD, Patel DN, Stevens EE.Fertility dupa chimioterapie pentru cancer testicular. J.Clin.Oncol.1983- 1: 179-83.
13. Dearnaley DP, Horwich A, A`Hern R, și colab. Combinație chemotherapywith bleomicina, etoposida si cisplatin (BEP) pentru testicularteratoma metastatic: pe termen lung follow-up [vezi comentariile]. Eur. J. Cancer 1991-1927: 684-91.
14. Fossa SD, Theodorsen L, Norman N, Aabyholm T. Recuperarea ofimpaired pretratare a spermatogenezei in cancerul testicular. Fertil.Steril.1990- 54: 493-6.
15. Aass N, Foosa SD, Theodorsen L, Norman N. Predictia toxicitate lung termgonadal după tratamentul standard pentru cancer.Eur testicular. J. Cancer 1991- 27: 1087-1091.
16. Fossa SD, Horwich A, Russel JN, și colab. targetvolume planificarea optimă pentru etapa I testiculară seminomatos: A Medical Research Council (Marea Britanie), studiu clinic randomizat. J. Clin. Oncol. 1999- 17: 1146-1154.
17. Jacobsen KD, Ous S, Waehre H, și colab. Ejacularea la pacienții testicularcancer după post-chimioterapie disecție lymphnode retroperitoneale. Br. J. Cancer 1999- 80: 249-55.
18. Donohue JP, Foster RS. instaging Limfadenectomie retroperitoneale și tratament. Dezvoltarea techniques.Urol inervației. Clin. North Am. 1998- 25: 461-8.
19. Fossa SD, Aass N, Molne K. Este rutina de pre-tratare a materialului seminal cryopreservationof util în tratamentul pacienților cu testicularcancer? Br. J. Urol. 1989- 64: 524-9.
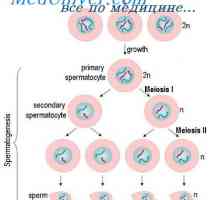 Reglementarea spermatogenezei. maturarea spermei
Reglementarea spermatogenezei. maturarea spermei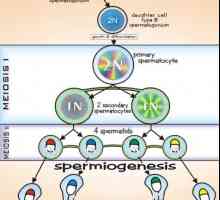 Spermatogeneza. etapele de spermatogeneză
Spermatogeneza. etapele de spermatogeneză Reglementarea funcțiilor sexuale ale corpului masculin. hormon eliberator de gonadotropină
Reglementarea funcțiilor sexuale ale corpului masculin. hormon eliberator de gonadotropină Suprimarea sintezei de hormoni masculini. Regulamentul spermatogenezei
Suprimarea sintezei de hormoni masculini. Regulamentul spermatogenezei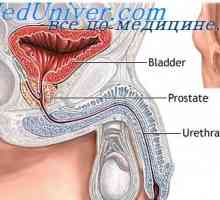 Factorii psihologici ai activității sexuale. Gonadotropina corionică umană
Factorii psihologici ai activității sexuale. Gonadotropina corionică umană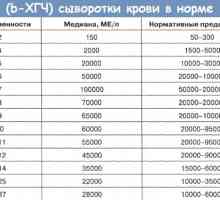 Gonadotropină corionică umană (hCG). Funcția de gonadotropină corionică umană
Gonadotropină corionică umană (hCG). Funcția de gonadotropină corionică umană STH (hormon de creștere), și adipozin hormon de creștere. hormoni gonadotropi (TG)
STH (hormon de creștere), și adipozin hormon de creștere. hormoni gonadotropi (TG)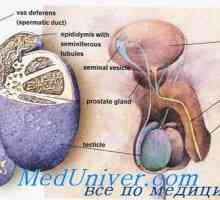 Motilității spermatozoizilor a tractului genital masculin. maturarea spermei
Motilității spermatozoizilor a tractului genital masculin. maturarea spermei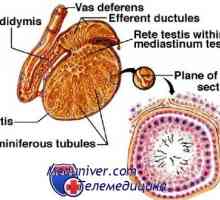 Funcțiile epididimului. Transportul și depozitarea spermei
Funcțiile epididimului. Transportul și depozitarea spermei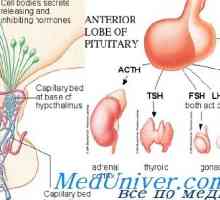 Luteinizant LH hormon. Receptorii pentru FSH și LH, opioide endogene
Luteinizant LH hormon. Receptorii pentru FSH și LH, opioide endogene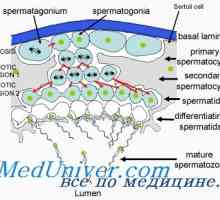 Reglementarea spermatogenezei. Factorii care influențează formarea spermatozoizilor
Reglementarea spermatogenezei. Factorii care influențează formarea spermatozoizilor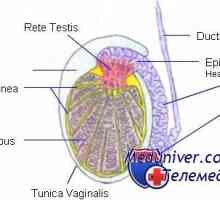 Structura testiculelor. Celulele Leydig și Sertoli
Structura testiculelor. Celulele Leydig și Sertoli Două celule uimitoare: ou si sperma
Două celule uimitoare: ou si sperma Sistemul endocrin: cuvinte cheie
Sistemul endocrin: cuvinte cheie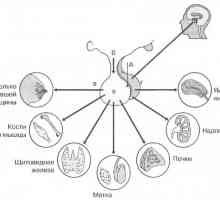 Glanda pituitară și hipotalamus
Glanda pituitară și hipotalamus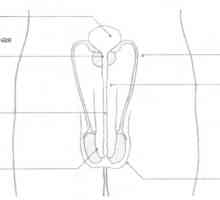 Glande și hormoni sexuali
Glande și hormoni sexuali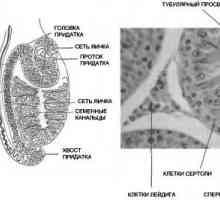 Anatomia și fiziologia sistemului reproductiv masculin
Anatomia și fiziologia sistemului reproductiv masculin Gonadotropine și droguri antigonadotropnym gonadotropină numit belkovopeptidnye hormoni secretat…
Gonadotropine și droguri antigonadotropnym gonadotropină numit belkovopeptidnye hormoni secretat… „Farmacologie clinică și farmacoterapie,“ capul 19 droguri boli priendokrinnyh…
„Farmacologie clinică și farmacoterapie,“ capul 19 droguri boli priendokrinnyh… Chirurgia bariatrica contribuie la o creștere bruscă a nivelului de testosteron
Chirurgia bariatrica contribuie la o creștere bruscă a nivelului de testosteron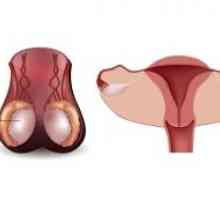 Anatomia și fiziologia testiculelor
Anatomia și fiziologia testiculelor
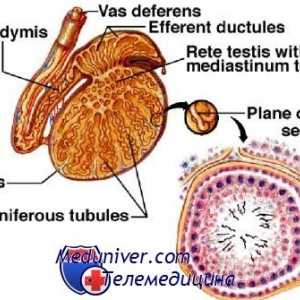 Funcțiile epididimului. Transportul și depozitarea spermei
Funcțiile epididimului. Transportul și depozitarea spermei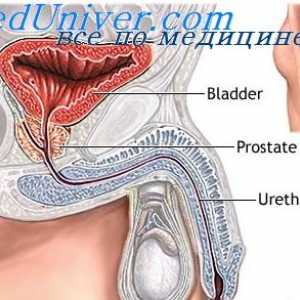 Factorii psihologici ai activității sexuale. Gonadotropina corionică umană
Factorii psihologici ai activității sexuale. Gonadotropina corionică umană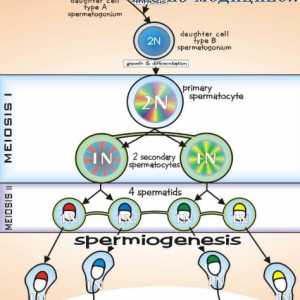 Spermatogeneza. etapele de spermatogeneză
Spermatogeneza. etapele de spermatogeneză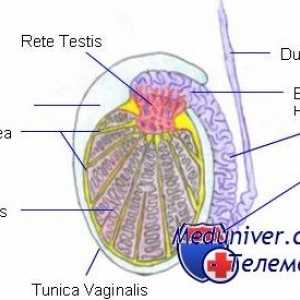 Structura testiculelor. Celulele Leydig și Sertoli
Structura testiculelor. Celulele Leydig și Sertoli STH (hormon de creștere), și adipozin hormon de creștere. hormoni gonadotropi (TG)
STH (hormon de creștere), și adipozin hormon de creștere. hormoni gonadotropi (TG) Glande și hormoni sexuali
Glande și hormoni sexuali Gonadotropină corionică umană (hCG). Funcția de gonadotropină corionică umană
Gonadotropină corionică umană (hCG). Funcția de gonadotropină corionică umană Ovarele, relatii anatomie si structural-functionale
Ovarele, relatii anatomie si structural-functionale